- Domů
- Zdravotní problémy dítěte
- Celoživotní a závažná onemocnění
- Nemoci žláz s vnitřní sekrecí
- Vrozené a získané poruchy štítné žlázy u dětí a dospívajících
Vrozené a získané poruchy štítné žlázy u dětí a dospívajících
Autor/ka: as. MUDr. Eva Al Taji, Ph.D.
Datum publikace: 06. 11. 2015, Aktualizováno: 20. 03. 2023
Článek přináší základní přehled aktuálních poznatků o příčinách, projevech, diagnostice a léčbě nejčastějších poruch funkce štítné žlázy u dětí a dospívajících. Onemocnění štítné žlázy jsou v dětském a dorostovém věku vůbec nejčastějším typem onemocnění žláz s vnitřní sekrecí. Časné rozpoznání a odpovídající léčba poruchy funkce štítné žlázy má pro příznivý tělesný a duševní vývoj dítěte zcela zásadní význam.
Štítná žláza je endokrinní orgán – žláza s vnitřní sekrecí. Tvoří ji dva spojené laloky, které leží na přední straně krku před průdušnicí. Za normálních okolností není štítná žláza na krku viditelná ani hmatná. Její hlavní funkcí je tvorba hormonů, především tyroxinu (T4). Funkci štítné žlázy řídí hypofýza (podvěsek mozkový), který produkuje hormon tyreotropin (TSH). Pokud štítná žláza nefunguje dostatečně, hormon TSH se zvyšuje a snaží se tak štítnou žlázu podnítit ke zvýšení činnosti. Jestliže štítná žláza funguje nadměrně, hormon TSH se snižuje, aby štítnou žlázu nepodněcoval k další činnosti.
Hormony štítné žlázy mají v těle řadu nezastupitelných účinků. Vstupují do metabolismu (látkové přeměny) živin, iontů a vody a do tvorby energie a tepla, stimulují vývoj a růst řady tkání včetně centrálního nervového systému a kostního aparátu, a ovlivňují tak funkce většiny orgánových systémů lidského těla. V dětském věku je zcela nezastupitelný účinek hormonů štítné žlázy na vyvíjející se mozek a na růst a vývoj dětského organismu.
Obsah článku:
- Vrozená hypotyreóza
- Vrozená hypertyreóza
- Jódový deficit
- Autoimunitní onemocnění štítné žlázy
- Uzly a nádory štítné žlázy
VROZENÉ PORUCHY ŠTÍTNÉ ŽLÁZY
Vrozená hypotyreóza
Vrozená nedostatečnost štítné žlázy (vrozená, kongenitální hypotyreóza) je nejčastější vrozená endokrinní porucha (to je porucha žlázy s vnitřní sekrecí), která postihuje asi 1:3000 až 1:4000 novorozenců. V dnešní době je diagnóza obvykle stanovena již v prvních dnech života, a to díky celoplošnému novorozeneckému screeningu (to je odběru krevní kapky z patičky novorozence ještě v porodnici, s cílem včas zachytit několik vrozených chorob ještě před jejich prvními projevy a co nejdříve zahájit léčbu, www.novorozeneckyscreening.cz). Celoplošný novorozenecký screening vrozené hypotyreózy se v České republice provádí od roku 1985, nyní stanovením hodnoty tyreotropinu (TSH) v suché krevní kapce (TSH je u nedostatečné funkce štítné žlázy zvýšený).
Nejčastější příčinou vrozené nedostatečnosti štítné žlázy je v 80–85 procentech porucha vývoje a růstu štítné žlázy během nitroděložního života (takzvaná dysgeneze) – štítná žláza se nevytvoří vůbec nebo je výrazně malá nebo se nachází mimo svou obvyklou lokalizaci. Ve zbývajících 20–25 procentech se štítná žláza sice vyvine správně a na obvyklém místě, ale není schopna tvořit dostatečné množství hormonů (takzvaná dyshormonogeneze). Štítná žláza bývá v těchto případech zvětšená (takzvaná struma). Příčinou je například nefunkčnost přenašečů pro jód nebo poruchy některých enzymů, které se na tvorbě hormonů podílejí.
Vrozená nedostatečná činnost štítné žlázy je ve většině případů trvalá (permanentní), obvykle celoživotní. Jen u menšího počtu dětí s vrozenou hypotyreózou a normálně vyvinutou štítnou žlázou může být porucha funkce štítné žlázy jen dočasná (tranzientní). Je tomu tak například u některých dětí, jejichž maminky se léčí pro autoimunitní zánět štítné žlázy (například Hashimotovu tyreoiditis). Nedostatečná funkce štítné žlázy u těchto dětí vzniká na podkladě mateřských protilátek, které se přenesou přes placentu a dočasně zablokují funkci štítné žlázy u novorozence. Stejně tak se dočasnou poruchou funkce štítné žlázy novorozence může projevit nedostatek nebo nadbytek jódu.
V novorozeneckém období většinou nejsou závažné klinické známky hypotyreózy plně vyjádřeny, protože nedostatek hormonů štítné žlázy je v děloze alespoň částečně vyrovnáván přenosem hormonů štítné žlázy přes placentu od matky. Nejčastějším příznakem v tomto období je déletrvající novorozenecká žloutenka. V dobách, kdy děti nebyly včas léčeny, se příznaky hypotyreózy rozvíjely postupně v prvních dvou až třech měsících života: děti neprospívaly, trpěly nechutenstvím, zácpou, některé měly pupeční kýlu, nápadně velký jazyk, pak se projevila porucha růstu, opožděné prořezávání zubů, opoždění duševního vývoje, porucha sluchu.
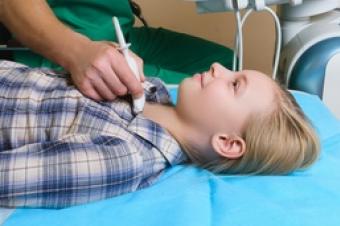
V dnešní době se vrozená hypotyreóza díky novorozeneckému screeningu rozpozná a léčí ještě před rozvojem těchto příznaků. Po takzvaném záchytu ve screeningu (zjištění zvýšené hladiny TSH v suché krevní kapce, svědčící o nedostatečné funkci štítné žlázy) je třeba diagnózu vrozené hypotyreózy potvrdit z vyšetření hladiny hypofyzárního hormonu TSH a hormonů štítné žlázy (volný tyroxin fT4) ze žilní krve. Současně se, obvykle za krátkého pobytu v nemocnici, provádějí některá doplňující vyšetření. Provádí se ultrazvukové vyšetření štítné žlázy, které ani pro novorozence není bolestivé a zatěžující. Protože u dětí s vrozenou hypotyreózou a zejména poruchou vývoje štítné žlázy je popsáno o něco vyšší riziko výskytu vrozených vývojových vad dalších orgánů, ultrazvukem se kontrolují také srdce a ledviny. U všech dětí s vrozenou hypotyreózou je povinné vyšetření sluchu (metodou otoakustických emisí).
Po potvrzení diagnózy vrozené hypotyreózy je u novorozence neprodleně zahájena léčba dodáváním chybějících hormonů štítné žlázy (takzvaná substituční léčba) formou syntetického levotyroxinu v tabletách (pod firemními názvy například Euthyrox, Letrox tbl.). Tablety se vyrábějí v různé síle – obsahují různé množství tyroxinu. Tableta nebo její část se bezprostředně před podáním rozdrtí a rozpustí na lžičce v malém množství vody nebo odstříknutého mateřského mléka a pak se na lžičce nebo stříkačkou podá do úst dítěte. U kojeného dítěte je vhodné lék podávat před prvním ranním kojením po noční pauze. U většího dítěte, které již snídá, se lék podává ráno nejlépe dvacet až třicet minut před snídaní a zapije se vodou. Takto se lék podává proto, aby se co nejlépe vstřebal a jeho účinek byl dostatečný. Ostatní případné léky, zejména přípravky obsahující železo, by měly být podávány v delším časovém odstupu od podání levotyroxinu.
Pravidelnost v léčbě a správné podání léku jsou zcela nezbytné k udržení vyrovnaných hormonálních hladin, které mají pro zdravý vývoj dítěte naprosto zásadní význam. Často se rodiče ptají, zda léčba levotyroxinem nemůže mít nežádoucí účinky. Podstatou léčby vrozené hypotyreózy je doplnění chybějících hormonů štítné žlázy. Při dodržení doporučeného adekvátního dávkování proto dítěti předávkování a tím ani případné nežádoucí účinky nehrozí. Při léčbě levotyroxinem není třeba zavádět žádná omezení v běžném režimu dítěte, sportovních aktivitách, jídelních návycích. Léčba levotyroxinem nepřináší ani žádná omezení stran očkování. Léky na teplotu, antibiotika či jiné nezbytné léky dítě v případě potřeby užívá jako ostatní děti, ale každý lékař předepisující dítěti lék by měl být informován o tom, že dítě se léčí pro nedostatečnou funkci štítné žlázy.
Hladiny fT4 (volný tyroxin, vlastní hormon štítné žlázy) a TSH (tyreotropin, řídící hormon z podvěsku mozkového) se pravidelně kontrolují odběrem žilní krve, dávkování léku je pak lékařem nastaveno tak, aby jejich hodnoty byly optimální. Zvýšení hodnot TSH svědčí o nízké dávce nebo nepravidelném, nedostatečném užívání léku. Při poklesu hodnot TSH pod normu lékař naopak substituční dávku obvykle sníží. U novorozence je cílem substituční léčby co nejrychlejší normalizace hladin hormonů štítné žlázy. Hladiny fT4 a TSH se v prvním měsíci života obvykle kontrolují po týdnu, poté se intervaly kontrol postupně prodlužují, dávka se upravuje s růstem a věkem dítěte a vždy dle aktuálních hormonálních hladin.
Včasná a adekvátní substituční léčba vrozené hypotyreózy spolu s dobrou spoluprací rodiny při léčbě je hlavním limitujícím faktorem správného tělesného a psychického vývoje většiny dětí s vrozenou hypotyreózou. Více než 90 procent těchto dětí se vyvíjí a roste srovnatelně se zdravým sourozencem, probíhá u nich normální puberta, dosahují dospělé výšky v souladu s rodičovskou predikcí. Léčba a pravidelné sledování je u vrozené hypotyreózy obvykle celoživotní. Součástí dlouhodobého sledování je nejenom monitorace hormonálních hladin, ale také pravidelné ultrazvukové kontroly štítné žlázy. Sleduje se tělesný vývoj dítěte – zaznamenává se růstová a hmotnostní křivka a hodnotí růstová rychlost, pozornost se věnuje duševnímu vývoji. Psychologické, neurologické a rehabilitační vyšetření umožňují včasné zachycení případných mírných forem poruch svalového tonu, pozornosti a koordinace, kterým je pak věnována zvýšená pozornost a péče.
Vrozená hypertyreóza
Pokud štítná žláza novorozence produkuje zvýšené množství hormonů, mluvíme o vrozené hypertyreóze nebo novorozenecké tyreotoxikóze. K této situaci dochází vzácně. Ohroženy jsou zejména děti některých matek s Graves-Basedowovu chorobou, to je autoimunitním onemocněním štítné žlázy, které je způsobeno tvorbou autoprotilátek nadměrně a nekontrolovaně stimulujících štítnou žlázu (protilátky proti receptoru pro TSH, to znamená vážících se na stejné místo – stejný receptor jako hormon z podvěsku mozkového TSH). Pokud je hladina těchto autoprotilátek u těhotné ženy vysoká, může docházet k jejich přechodu přes placentu do krevního oběhu plodu a již v nitroděložním životě pak u miminka startuje zvýšená a nadměrná funkce štítné žlázy, která pokračuje po narození, dokud se mateřské protilátky v jeho krvi nerozpadnou a nevymizí. Proto je důležité, aby ženy, které se léčí nebo se i v minulosti léčily pro tento typ autoimunitního onemocnění štítné žlázy, byly v těhotenství pečlivě sledovány v endokrinologické ambulanci. V případě zvýšeného rizika přenosu autoprotilátek přes placentu je pak plodu a novorozenci věnována zvýšená pozornost.
Projevy nadprodukce hormonů štítné žlázy u plodu či novorozence a závažnost příznaků závisejí na hladině cirkulujících protilátek. Již během nitroděložního života se zvýšená hladina hormonů štítné žlázy projevuje zrychlenou nebo nepravidelnou srdeční akcí plodu, nitroděložním opožděním růstu, štítná žláza bývá zvětšená. U novorozence patří k typickým projevům zvýšená dráždivost, zrychlená srdeční akce, zvětšená štítná žláza, častější řídké stolice, neprospívání, nespavost, zvýšený krevní tlak a teplota, exoftalmus (vypouklé oči). Onemocnění má sice přechodný charakter odpovídající postupnému vymizení mateřských autoprotilátek z cirkulace novorozence, ale vzhledem k jeho závažnosti jsou včasná diagnóza a okamžitá léčba zcela zásadní. Základem léčby jsou tyreostatika – léčiva blokující tvorbu a uvolňování hormonů štítné žlázy. Délka léčby se řídí normalizací hladin hormonů štítné žlázy a vymizením protilátek z cirkulace. Obvykle je potřebná čtyři týdny až čtyři měsíce. I po ukončení léčby je nutné dlouhodobé komplexní sledování dítěte.
ZÍSKANÉ PORUCHY ŠTÍTNÉ ŽLÁZY
Jódový deficit
Stopový prvek jód vychytává štítná žláza aktivně z krevního oběhu, je nutný pro tvorbu jejich hormonů. Ty se celoživotně uplatňují v látkové výměně skoro každé tělesné buňky. U vyvíjejícího se organismu ovlivňují růst a diferenciaci tkání a jejich dostatečné množství je nezbytné pro normální vývoj a růst centrálního nervového systému v kritické době od začátku těhotenství do sedmi měsíců po narození. Jódový deficit matky a potažmo jejího plodu má za následek trvalé poruchy vývoje mozku.
Těžký jódový deficit býval příčinou vrozených poruch tělesného a mentálního vývoje jako takzvaný endemický kretenizmus. U nás byly tyto případy zaznamenány ještě začátkem minulého století. Ale i lehčí jódový deficit těhotných matek negativně ovlivňoval vývoj mozku jejich plodů a projevil se jako takzvaná endemická kognitivní porucha ve školním věku. Nedostatek jódu provází lidstvo naší planety od nepaměti a byl příčinou mentálních poruch celých populací. Začal být řešen až od poloviny dvacátého století, nejčastěji přidáním jodidu draselného a v posledních letech stabilnějšího jodičnanu do jedlé soli, ale i dalších potravin, včetně veterinárních opatření.
Od roku 2000 je na území České republiky referován jódový dostatek populace od věku šesti let, ale jódové zásobení je třeba neustále monitorovat. Obzvláště významná je jódová situace u těhotných a kojících maminek, které potřebují přísun jódu dvakrát vyšší než ostatní (Tab.1) a zajišťují si ho samy. Možnosti jsou v příjmu jódem bohatých potravin (Tab.2), potravinových doplňků pro těhotné, ale i v denním dodávání jódových tablet na recept (Tab.3). Informace o důležitosti jódu a jeho zdrojích by měly být matkám neustále k dispozici v čekárnách zdravotnických zařízení (gynekologicko-porodnických a praktických lékařů pro děti i dospělé). Osvědčuje se forma „jódových letáků“ – poslední byl vydán v roce 2014 SZÚ za podpory MZ ČR. Monitorování jódového zásobení u novorozenecké populace v ČR bylo zavedeno od roku 1996, s použitím výsledků z novorozeneckého screeningu vrozené hypotyreózy, dle doporučení mezinárodních zdravotnických organizací (WHO, UNICEF, ICCIDD). Od roku 2006 jsou výsledky i u této populační skupiny v ČR v normálním rozmezí. Celková jódová situace u nás se každým rokem v květnu připomíná i mediálně v rámci „Dnů štítné žlázy“. Protože naše území leží v oblasti, kde půda dostatek jódu neobsahuje, je nutné věnovat jódovému programu nekončící pozornost.
(Více na www.szu.cz/tema/podpora-zdravi/meziresortni-komise-pro-reseni-jodoveho-deficitu-mkjd.)
Autoimunitní onemocnění štítné žlázy
Autoimunitní onemocnění štítné žlázy (autoimunita – chybná imunitní odpověď organismu zaměřená proti svým vlastním složkám, v tomto případě proti některým strukturám štítné žlázy) jsou nejčastějším získaným onemocněním štítné žlázy u dětí a dospívajících. Obvykle se udává výskyt u dvou až tří procent dětí a dospívajících, dívky onemocní několikrát častěji než chlapci, výskyt stoupá v období dospívání. U některých dětí je riziko autoimunitního onemocnění štítné žlázy zvýšené, zejména u dětí s jiným autoimunitním onemocněním (nejčastěji diabetes mellitus – cukrovka 1. typu, celiakie – intolerance lepku), u dětí s některými chromozomálními odchylkami (Downův, Turnerův a Klinefelterův syndrom), dále u dětí s výskytem onemocnění štítné žlázy v rodině (zejména u rodičů nebo sourozenců) či u dětí po ozařování v oblasti hlavy, krku a hrudníku.
Při vzniku autoimunitního onemocnění štítné žlázy se uplatňuje několik faktorů – genetické předpoklady (takzvaná predispozice), faktory vnějšího i vnitřního prostředí. Z faktorů vnějšího prostředí se zmiňují například vliv polutantů a endokrinních disruptorů (tabákový kouř, polychlorované bifenyly, pesticidy) nebo některé infekce. Rozvoj onemocnění je ovlivněn také vlastními vnitřními hormonálními faktory například v období puberty, stresem. Výsledkem je negativní působení těchto faktorů na imunologickou toleranci, nastupuje imunitní reakce proti strukturám štítné žlázy a její poškození vlastním imunitním systémem.
U chronické lymfocytární tyreoiditidy, nejčastější formy vleklého a trvalého autoimunitního neinfekčního zánětu štítné žlázy (někdy se setkáváme s názvem Hashimotova tyreoditida, chronická autoimunitní tyreoiditida), se uplatňují zejména destruktivní vlivy buněčné imunity zprostředkované Th lymfocyty, které infiltrují štítnou žlázu. Současně se produkují také protilátky proti tyreoidální peroxidáze a tyreoglobulinu (aTPO, ahTG), které se využívají v laboratorní diagnostice. Chronická lymfocytární tyreoiditida je u dětí a dospívajících ve svém důsledku většinou spojena s různým stupněm poruchy funkce štítné žlázy. Na začátku štítná žláza ještě může fungovat normálně (to je normální hodnoty vlastních hormonů štítné žlázy fT4 a řídícího hormonu z podvěsku mozkového TSH, ale už pozitivita protilátek proti tyreoidální peroxidáze a tyreoglobulinu). Při ultrazvukovém vyšetření štítné žlázy jsou patrné zánětlivé změny, často se štítná žláza postupně zvětšuje (takzvaná struma), později se v některých případech může zmenšovat (takzvaně atrofovat).
V pokročilejším stadiu je štítná žláza autoimunitním zánětem poškozena natolik, že již není schopna tvořit dostatečné množství hormonů, a dochází k subklinické (normální fT4, zvýšené TSH) a posléze manifestní hypotyreóze (snížené fT4, zvýšené TSH) – to znamená hypofunkci (snížené funkci) štítné žlázy. K typickým příznakům hypotyreózy patří zácpa (obstipace), únava, svalová slabost, bolesti svalů a kloubů, suchá kůže, suché a lámavé vlasy, u dívek poruchy menstruačního cyklu. U dětí se často zhoršuje školní prospěch, klesá i fyzická výkonnost dítěte. Při déletrvající neléčené hypofunkci štítné žlázy dochází ke zpomalení růstu, nadváze, až obezitě, poruchám pohlavního dospívání.
V případě, že štítná žláza selhává ve své funkci nebo je výrazně zvětšená, je nutné zahájit léčbu syntetickým hormonem štítné žlázy (levotyroxinem) – obdobně jako u vrozené hypotyreózy. Lék se podává v jedné denní dávce ráno nalačno, s dostatečným odstupem od snídaně, zavedená léčba nevyžaduje žádná speciální opatření nebo omezení v životě dítěte a dospívajícího. Léčba je dlouhodobá, obvykle celoživotní, je nutné pravidelné sledování v endokrinologické ambulanci. Během léčby se kontrolují hladiny fT4 a TSH, které ukazují, zda je podávaná dávka levotyroxinu odpovídající, s postupným poklesem funkce štítné žlázy a růstem dítěte potřebné dávky levotyroxinu obvykle stoupají. Pravidelně se provádí také ultrazvukové vyšetření štítné žlázy, sledují se růst a celkový vývoj dítěte, je nutné mít na paměti také vyšší riziko jiných autoimunitních onemocnění.
Gravesova-Basedowova choroba je druhým, mnohem méně častým typem autoimunitního onemocnění štítné žlázy. Dochází při ní k tvorbě již dříve zmiňovaných stimulačních protilátek proti receptoru pro TSH (aTSHR, TRAK). Jeho trvalá aktivace vede k nadměrné tvorbě hormonů štítné žlázy. Většina dětí má zvětšenou štítnou žlázu a řadu příznaků z nadbytku hormonů štítné žlázy (hypertyreóza, tyreotoxikóza): zrychlenou srdeční činnost, vyšší krevní tlak, bušení srdce, návaly horka, váhový úbytek, průjmy, zvýšenou teplotu. Děti jsou neklidné, dráždivé, trpí nespavostí, hůře se učí, mohou mít třes rukou, zvýšeně se potí. Protilátky TRAK mohou zkříženě reagovat také se strukturami v očnici, což vede k projevům endokrinní orbitopatie (poškození očnice) s otokem víček, nastříknutím spojivky až protruzí (vytlačením) očního bulbu.
Pro laboratorní diagnózu Gravesovy-Basedowovy choroby jsou příznačné vysoké hladiny hormonů štítné žlázy (fT4, fT3), snížené hladiny TSH a zvýšené hladiny protilátek TRAK. Ultrazvukové vyšetření štítné žlázy obvykle zobrazí strumu. Léčba se zahajuje tyreostatiky – léky snižujícími tvorbu a uvolňování hormonů štítné žlázy (například thiamazol), často jsou přechodně nutné také léky snižující rychlost srdeční akce (beta blokátory). Léčba se obvykle zahajuje za pobytu v nemocnici, zcela nezbytný je fyzický klid, šetřící režim.
Kromě endokrinologa dítě vyšetří také oční lékař a obvykle i kardiolog. Rodina by měla být poučena o možných nežádoucích účincích tyreostatické léčby a nutnosti přerušení léčby v případě jejich projevů, například svědivé vyrážky, žloutenky, tmavé moči, nevyjasněné horečky a obrazu angíny. U některých dětí se během několika týdnů až měsíců aktivita autoimunitní reakce zklidní a příznaky a projevy onemocnění vymizí (takzvaná remise), v dalším období ale může dojít opět k jejímu vzplanutí (takzvaný relaps). Obecně platí, že pokud tyreostatickou léčbu nelze ukončit během dvou let nebo se projevy onemocnění opakovaně vracejí, zvažuje se trvalé, chirurgické řešení – úplné odstranění štítné žlázy (totální tyroidektomie) s následnou celoživotní substituční léčbou levotyroxinem. Posouzení je individuální a je v kompetenci ošetřujícího endokrinologa.
Uzly a nádory štítné žlázy
Uzel štítné žlázy se nejčastěji zjistí pohmatem nebo pohledem například při preventivní prohlídce nebo v rámci ultrazvukového vyšetření prováděného z jiných příčin. Solitární uzel štítné žlázy je asi ve třech čtvrtinách případů benigní (nezhoubný), může se jednat například o cystu, menší část uzlů je maligních (většinou se jedná o karcinom). Podezřelý je zejména rychle rostoucí uzel provázený postižením krčních uzlin. K odlišení zhoubné a nezhoubné povahy je v těchto případech nutné provést punkci – odběr vzorku tkáně tenkou jehlou pod ultrazvukovou kontrolou s následným cytologickým vyšetřením.
V případě malignity štítné žlázy je u dětí a dospívajících v naprosté většině případů zjištěn papilární karcinom (85–90 procent), folikulární a medulární karcinom jsou mnohem méně časté. Léčba karcinomu štítné žlázy je operační, je nutné provést úplné odstranění štítné žlázy. U papilárního a folikulárního karcinomu následuje odstranění zbytků štítné žlázy radiojódem, pak se zahajuje léčba levotyroxinem. Dlouhodobá prognóza papilárního karcinomu štítné žlázy je velmi příznivá, celoživotní dispenzarizace je nutná. Péče o děti s malignitami štítné žlázy má být centralizována na vysoce specializovaná pracoviště.
Zaujal Vás článek a chcete pravidelně dostávat informace o nových příspěvcích? Přihlaste se k odběru newsletteru a sledujte nás na facebooku.
Odebírat newsletter Sledovat na Facebooku
 Literatura:
Literatura:
- VÁVROVÁ, Helena. Poruchy štítné žlázy u dětí – od kolébky až po dospělost. Praha: Mladá fronta, 2012.
- Jiskra, Jan. Poruchy štítné žlázy – praktický přehled nejen pro laickou veřejnost. Praha: Mladá fronta, 2011.
- ZAMRAZIL, Václav – ČEŘOVSKÁ, Jarmila. Jód a štítná žláza – optimální přívod jódu a poruchy z jeho nedostatku. Praha: Mladá fronta, 2014.
![]() Související literaturu najdete v naší Odborné knihovně.
Související literaturu najdete v naší Odborné knihovně.
Pomohly vám informace v tomto článku?







![Dvojice ve výskoku u moře [fotografka Jill Wellington] Dvojice ve výskoku u moře [fotografka Jill Wellington]](/sites/default/files/styles/article/public/2021-01/xN101,P20-,P20Normalni.png,qitok=4Q65_kVq.pagespeed.ic.mDo6qGwQ1z.jpg)


![Dívka ve výskoku [fotograf Mantas Hesthaven] Dívka ve výskoku [fotograf Mantas Hesthaven]](/sites/default/files/styles/article/public/2021-01/xN100,P20-,P20Tvurci.png,qitok=S2UcbSVg.pagespeed.ic.emyWu-HoOl.jpg)






