- Domů
- Zdravotní problémy dítěte
- Celoživotní a závažná onemocnění
- Vážně nemocné dítě v rodině
Vážně nemocné dítě v rodině
Autor/ka: Mgr. Kateřina Krtičková
Datum publikace: 01. 07. 2013, Aktualizováno: 09. 04. 2024
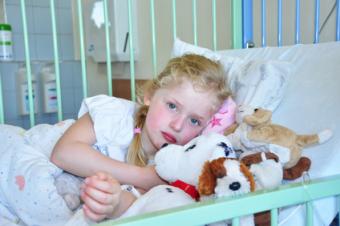
„Hlavně aby bylo zdravé“ – nejčastější věta, kterou odpoví těhotné maminky na dotaz, zda se narodí holčička nebo chlapeček. Život ve své rozmanitosti tomu však vždy nedopřeje a rodiče jsou konfrontováni s onemocněním svých dětí. Těm běžným nemocem svých dětí jsme vystaveni všichni, známe úzkost a strach o zdraví dětí. Čemu však musí čelit rodina s vážně nemocným dítětem? Co prožívá ohrožené dítě?
Pojďme si na některé otázky odpovědět prostřednictvím praxe klinické psycholožky a rodinné terapeutky se zkušeností práce z onkologického oddělení a práce s rodinami toto těžké téma prožívajícími.
Obsah článku:
- Psychologická specifika některých vážných onemocnění
- Rodina a dítě s onkologickým onemocněním
- Rodina a dítě s diabetem mellitus (cukrovkou)
- Rodina a dítě s autoimunitnim onemocněním
- Psychologická období vyrovnávání se s vážným onemocněním
- Jak zvládat život s vážným onemocněním dítěte?
Psychologická specifika některých vážných onemocnění
Rodina a dítě s onkologickým onemocněním
V této kapitole se budeme věnovat tomu, jak vnímá začátek onemocnění rodina a dětský pacient, jak rodina sdílí diagnózu, jaké obavy provázejí onkologické onemocnění a jaká jsou stadia podle Kubler -Rossové ve vyrovnávání se s vážnou diagnózou.
Rodina a dítě s diabetem mellitus
Diabetes mellitus dávno není onemocněním jen starších lidí, u diabetes mellitus I. stupně stoupá celosvětově incidence nemoci. Děti jsou od raného věku zatíženy nadměrnou kontrolou, musí se naučit disciplíně a spolupracovat s lékaři. Složitou roli mají také rodiče, kteří se musejí vyrovnat s vlastními úzkostmi a zvládnout péči o dítě.
Rodina a dítě s autoimunitním onemocněním
Z hlediska psychosomatiky „napadá agresivně organismus sám sebe“. Nebudeme se však zabývat příčinami vzniku, ale spíše psychologickými důsledky. Autoimunitní onemocnění zahrnuje celou škálu nemocí, my se budeme věnovat juvenilní artritidě (nejběžnějšímu typu artritidy, která se vyskytuje u dětí).
Rodina a dítě s onkologickým onemocněním
V počátečním stadiu nemoci se vytvářejí důležité odchylky, probíhají různé psychické stavy, a to v jistém pořadí.
1. Prožívání subjektivní újmy
Potíže, bolesti, první náznaky toho, že něco není s tělem v pořádku. Dítě zažívá tělesnou nepohodu, rodiče první pocit ohrožení. Signály úzkosti se projevují v představivosti, ve zhoršené kvalitě spánku, který často provází děsivé sny. Úzkost se dále manifestuje pocitem tlaku na hrudníku, sevřeným hrdlem a pocitem staženého žaludku. Celkově je v chování dětský pacient podrážděnější, což se projevuje zvýšenou aktivitou, „ zlobením“. Na druhé straně se objevuje nepřiměřená únava a rychlá unavitelnost, nekorespondující s předchozím výkonem dítěte. Začíná si stěžovat na potíže.
Lukáš (6 let, onemocněl leukémií): „Syn byl asi čtyři měsíce bledý, značně unavený, spavý. Prodělal chřipku, ale od té doby měl stále zvýšené teploty. Nejprve to vypadalo jako stav po chřipce, ale protože to trvalo tak dlouho, už se mi to nezdálo. Byla jsem na nervy, nemohla jsem spát. V hlavě mi běželo podezření a strach, aby to nebylo něco vážného. Úzkostlivě jsem měřila teplotu a byla zoufalá z toho, že je tam zase 37,5 stupně Celsia. Manžel mě uklidňoval, že to nic nebude, že plaším. Syn nevěděl, co se děje, byl spíš podrážděný, protože jsem po něm chtěla, aby byl v klidu a odpočíval. Krevní testy nakonec odhalily leukémii.“
2. Hodnocení potíží a náznaků jako signálů nemoci
To znamená definovat své dítě jako nemocné, prožívat s tím spojené afektivní reakce (emoční labilita, podrážděnost, pláč, zlost) a vyřazení z normálních sociálních povinností (narušení školní docházky, přerušení zájmových aktivit, vyčlenění z kolektivu, změna role v rodině, změna kontaktu se sourozenci). S hodnocením potíží nejvíce souvisí dosavadní zkušenost s onkologickým onemocněním v rodině a okolí. Rodina i dítě si často klade otázku „co bude dál?“.
Velice často se matky identifikují se svým malým dětským pacientem, používají dyádickou formulaci „léčíme se, čeká nás vyšetření, bolí nás píchání…“. Nemoc prohlubuje symbiózu vztahu matka–dítě. V období začátku nemoci je tato vazba důležitá pro pocit bezpečí dítěte, je však potřeba ve vztahu pracovat na separaci (oddělení) matky od dítěte (přirozeně z ontogenetického hlediska se děje separace dítěte od matky).
Matka (35 let), dvouletá Ivetka (nádorové onemocnění ledvin): „Léčíme se na onkologii, malá má za sebou chemoterapii a čekáme na ozařování. Tohle zvládneme, hlavně že to není rakovina.“
U lidí bez přímé zkušenosti se objevuje působení „mýtu o rakovině“ jakožto o nemoci zákeřné, nečisté, nemoci vyvolávající strach, pocit hanby a studu. Pojem rakovina odedávna obklopuje mystická představa nevyléčitelnosti a neodvratné smrti, které předcházejí kruté a neutišitelné bolesti a jiná utrpení a omezení kvality života. To je důvod, proč se v onkologických kruzích zásadně používá termín onkologické onemocnění či nádorové onemocnění, ne rakovina.
3. Snaha stanovit si domácí laickou diagnózu
Představa nemoci a její pojmenování je pro dítě a jeho rodinu velice důležité. Diagnóza je pro ně instrumentálním pojmem, s jehož pomocí si mohou zařadit potíže a zároveň posoudit jejich nebezpečnost. Představy o etiologii své vlastní nemoci spočívají v potřebě kauzality každého člověka. Takovéto etiologické představy mohou souviset s otázkami týkajícími se osobního provinění a pak je nemoc interpretována jako následný trest i s populárními představami o vlivu stresu, přepracování a špatné životosprávy.
4. Situace rozhodování
Rodiče dětského pacienta musí volit mezi několika alternativami – dále vyčkávat, navštěvovat lékaře, konzultovat se specialisty, zařadit se do léčebného programu.
V této fázi začíná rodina otevřeně komunikovat se svým okolím, nejčastěji s širší rodinou, a začíná aktivně hledat možnosti řešení. Členové rodiny se seznamují s nemocí, shánějí informace a vyhledávají zkušenosti laické populace. Začnou se stýkat s jinými rodiči, kteří mají zkušenost a mohou ji předávat. Napojují se na sdružení, která se zabývají onemocněním. Smyslem je čerpat vědomosti a zkušenosti, posílit naději.
Nejčastějšími pocity, které se objevují v celé rodině, jsou úzkost a strach. Důležitým a významným je i pocit viny. U lidí s podprahovými pocity viny a nevědomou potřebou potrestání může nemoc zatížit psychiku tak, že je nemoc vnímána jako trest – trest za to, co druhému udělali; měli se o dítě starat lépe a více, a také co neudělali. V rodinné interakci získává nemoc i svůj význam, významově platný pro každou rodinu zvlášť.
Jak vypadá období po sdělení diagnózy?
Obecná pravidla, jak jednat s vážně nemocnými dětmi, shrnuje Blumenthal-Barby v publikaci „Kapitoly z thanatologie“:
- Otázky dítěte na povahu nemoci by měly být zodpovězeny způsobem, který odpovídá věku dítěte.
- Dítě by se nemělo dozvědět oficiální označení smrtelné nemoci, je třeba uklidňující vysvětlení, aniž by se říkala nepravda.
- Informace pro dítě přiměřené snižují úzkosti a zvyšují souhlas s daignostickými a terapeutickými zásahy, zvyšují motivaci a získávají ho pro léčbu.
- Otázky ohledně smrti by dětem měly být zodpovězeny jasně a jednoduše, přímo.
- Sdělení závažnosti musí obsahovat i naději na vlastní uzdravení.
- Rodina i zdravotnický personál se snaží uchovat pocit bezpečí a jistoty a pochopení pro jeho opakující se trápení.
Úskalím období po sdělení diagnózy je odlišná připravenost jednotlivých členů rodiny, liší se také jejich potřeba o onemocnění hovořit. Každý má jinou schopnost reagovat na změny, také rychlost adaptace je u každého člena jiná. Pro individuální schopnost přijímat změnu je proto logické, že mezi nemocným a rodinou vzniká nesoulad v potřebě o nemoci mluvit. Důležité je ponechat na nemocném dítěti (samozřejmě záleží na věku dítěte), aby určilo, kdy je pro něj ten správný čas k hovoru. Jednotliví členové rodiny ho mohou spíše podporovat ve vědomí, že je to na něm. Významně se zde uplatňuje mimoverbální složka, komunikace dotykem, pohlazení, objetí.
Pro rodinu je třeba uvědomit si, že jeho dítě je vystaveno aktuálním zátěžím, jakými jsou:
- nepředvídatelný průběh nemoci
– bolestivá vyšetření monitorující průběh onemocnění - prožitek možného ohrožení života
– ochota a zralost ke spolupráci
– schopnost a chuť k edukaci - bolesti, symptomatické i chronické
- vedlejší účinky terapie
- dlouhé pobyty v nemocnici, vliv separace (oddělení od matky a rodičů) a hospitalismu vliv dlouhodobého pobytu v nemocničním zařízení)
- vytržení z rodinného života a školního prostředí
- změna role v osobním životě, zejména změna v sourozeneckém postavení
- nejistota, jak zacházet s nemocí
– pokles vlastní hodnoty - omezení ve vztahu k vlastnímu tělu, narušení sebeobrazu
- emocionální zatížení
Zátěž sama není tak rozhodující, podstatnější roli hraje to, jak ji jedinec zpracuje a jaké má zdroje zvládání (coping).
- Typy a příčiny krizí u dětí a mládeže
- Mohou syndromem vyhoření trpět i rodiče?
- Rizika závislostního chování u dětí a dospívajících a jejich prevence
Jaké jsou obavy, psychické obtíže dětí žijících se zkušeností nádorového onemocnění?
- Obavy týkající se léčby – podle typu onemocnění, další prognóza, úspěšnost léčby
- Obavy tělesné povahy – dále se zabývá nemocí (časté, leckdy bolestivé odběry krve, infuze, kontrolní vyšetření), strach z relapsu (tj. návratu nemoci)
- Obavy psychologické povahy – pocit větší zranitelnosti, konfrontace se smrtelností jako nepřiměřená zkušenost odpovídající věku a strach ze smrti, předčasná mentální vyspělost a obava z nejistoty v budoucnu
- Obavy sociální povahy – přechod z role pacienta ke statutu zdravého = přeléčeného, přechod z role pacienta opět ke školákovi, studentovi (zvládnutí učiva, individuální či domácí výuka), ve srovnání s druhými je jiný – oběť nebo hrdina, omezená výkonnost v kolektivu – osvobození z tělesné výchovy, omezení v zájmových kroužcích, nepřítomnost na třídních akcích, až vyčlenění z kolektivu
Co potřebují dětští onkologičtí pacienti od svých rodin?
- Přirozenost v komunikaci – konvergentní komunikace (tedy shoda mezi výrazem tváře a obsahem slova), neverbální potřeba být dotýkán – je ovšem individuální a někteří pacienti jsou na dotyk citliví, jiným není příjemný. Obecně platí: být obejmut, budu-li si to přát
- Oporu, bezpečí, pocit jistoty
- Toleranci, úctu a adekvátní pomoc
- Povzbuzení, pozitivní zprávy z okolí
- Respekt k novému dennímu režimu
- Respekt ke změnám v důsledku nemoci
- Soucit, ne lítost
- Porozumění, zejména k přechodné emoční labilitě
Co nechtějí a nepotřebují dětští onkologičtí pacienti od svých rodin?
- Nepřirozenost v komunikaci – nepřirozené množství taktilních podnětů, komunikace v podobě postranního šuškání, významné výměny pohledů
- Lítost – odmítají převzít roli „chudáka“
- Nechtějí slyšet „ šetři se“ (stále mi tím připomínají, že jsem nemocný/nemocná), „musíš jíst“, „nesmíš se poddat“, „musíš bojovat“.
- Nestojí o regresi do „závislého“ dětství, sami vědí, co by měli, ale co jim také okolnosti dovolí, aby mohli.
- Nechtějí slyšet „ to bude dobrý“, „nic si z toho nedělej“, „takových dneska je“ – tyto snahy o útěchu vnímají zvláště podrážděně, mají pocit bagatelizace svých problémů a toho, že okolí naprosto nerozumí, co se s nimi děje.
- Nedělat z nemoci tabu, ale také o ní často nehovořit.
Co potřebují od svých kamarádů?
- Aby se jim nevyhýbali a nebyli odtažití;
- Aby se nepozastavovali nad změnou jejich vzhledu;
- Aby je brali jako zdravé;
- Přiměřený, nestrojený zájem;
- Aby se s nimi dále počítalo, s jejich aktivní účastí v kolektivu.
Rodina a dítě s diabetem mellitus (cukrovkou)
Cukrovka je chronické onemocnění týkající se metabolismu cukrů. Následkem toho je v organismu zvýšená hladina cukru v krvi. To má vliv i na celkovou přeměnu látek v organismu.
Rozlišujeme dva druhy cukrovky. U dětí se vyskytuje vždy jen diabetes mellitus 1. typu. Častější je diabetes mellitus 2. typu, kterým trpí převážně silnější a spíše starší lidé. Tento typ si může člověk vyvolat sám nezdravým způsobem života (nadváhou, nedostatkem pohybu, špatnou skladbou jídla, kouřením).
Za diabetes mellitus 1. typu dítě nemůže a nijak ho neovlivní prevencí. Každý rok je u nás zjištěno asi dvě stě nových případů cukrovky u dětí. Ví se, že rizikovým obdobím pro vznik onemocnění bývá puberta.
Situace u dětských diabetiků bývá komplikovanějších než u dospělých. Dítě má být v péči dětského diabetologa. Pro spolupráci je nutné získat rodinu dítěte, která výrazně ovlivňuje kvalitu léčby. Lékař ve spolupráci s dítětem a jeho blízkými musí učinit vše, aby dítě mělo v budoucnu zajištěn kvalitní život bez zdravotních komplikací.
Základem léčby je podávání inzulínu, který v těle chybí. Princip léčení diabetu 1. typu je v podstatě jednoduchý, tělu dodáváme inzulín, který mu chybí. Podaří-li se nám dodávat tělu právě tolik inzulínu, kolik by si jinak samo vyrobilo, upraví se odchylky diabetem způsobené. Měřítkem úspěchu léčebného úsilí je dosažení a udržení příznivé glykémie, hladiny krevního cukru.
Důležité je informovat školu a učitele o tom, že dítě má diabetes, a je nezbytné okolí dítěte poučit o potřebných opatřeních a první pomoci při hypoglykémii či jiných problémech.
Co rodina a dětský pacient musí zvládnout?
1. Měřit glykémii
Hladina neboli množství glukózy v krvi se nazývá glykémie. U zdravého člověka je hladina stálá také proto, že ji hlídá hormon inzulín. Dnes v domácích podmínkách můžeme měřit a kontrolovat glykémii – tzv. selfmonitoring. Slouží k tomu malé přenosné přístroje, zvané glukometry– glykémii změří za chviličku z kapky krve z prstu. Měření probíhá několikrát denně, v podstatě před jídlem, před spaním a před výrazným fyzickým výkonem. Výsledky v dlouhodobém hledisku umožní efektivní spolupráci s lékařem a kvalifikované řízení inzulínové léčby.
2. Dodávat inzulín
Inzulín hlídá glykémii. Bez inzulínu glykémie rychle stoupá do velmi vysokých hodnot, někdy i přes 30 mmol/l. I při tomto obrovském množství glukózy v krvi ale buňky těla strádají, neumějí bez inzulínu glukózy použít.
Někdy se nepodaří inzulínovou dávku správně odhadnout. Může proto dojít k výkyvu v glykémii a v celé látkové výměně. Při relativním nadbytku inzulínu může glykémie nebezpečně klesnout (hypoglykémie), při jeho nedostatku může naopak stoupnout (hyperglykémie). Dokonce může nastat rozvrat metabolismu (ketoacidóza), který připomíná stav při dosud neléčeném diabetu. Obě tyto komplikace se rodiče i dítě naučí rozpoznat a rychle zaléčit.
3. Dodržovat „diabetickou dietu“ a životosprávu
Je nutná úprava životosprávy a dodržování tzv. diabetické diety, která sice dovoluje jíst skoro všechno, ale jen ve vhodném množství. To obvykle vyjadřujeme ve výměnných (chlebových) jednotkách. V tomto směru je třeba dodržovat řád – jíst šestkrát denně, přičemž jídelníček by měl být pestrý, musí obsahovat živiny a dostatek energie pro správný růst a vývoj dítěte.
Větší fyzická námaha, sport či dětské hry venku také ovlivňují hladinu glykémie. Aktivované svaly potřebují energii, a proto odebírají glukózu z krve. Glykémie klesá. To neznamená, že člověk s diabetem nemá sportovat, jen je třeba při určování inzulínových dávek počítat i se sportem.
Jak nemoc psychologicky zvládnout v jednotlivých vývojových obdobích?
- Projevy v raném věku
Jedná se většinou o dítě předškolního věku a má svá specifika. Dítě v raném věku není na dostatečné mentální úrovni, aby pochopilo, že je vážně nemocné. Proto hlavní roli v péči o dítě přebírá zpravidla matka. Tedy osoba, která dosud bděla nad blahem dítěte, uspokojovala všechny jeho potřeby, se najednou stává někým, kdo dítěti působí častou bolest a z jeho pohledu vlastně systematicky ubližuje. Takto malému dítěti ještě není možné vysvětlit smysl a nutnost nepříjemného počínání. Je dobré vystřídat se jak ve zkoušce glukometrem, tak při aplikaci inzulínu. Důležité je matku podpořit, protože sama trpívá depresí z faktu, že je nucena dítěti „ubližovat“.
Alena (nyní 16 let, onemocněla ve čtyřech letech): „Vzpomínám si, že ostatní děti chodily do školky, ale se mnou mamka zůstávala doma. Před jídlem mě bodala, až mi vytekla kapka krve, a měla malý přístroj, který jí ukazoval čísla. Snažila se mi vysvětlovat, že je to nutné, že to nedělá naschvál. Hrozně jsem brečela, byla i vzteklá, kopala ji. Bránila jsem se, aby mě nepíchala. Když už jsem uměla mluvit, křičela jsem, že nechci tuhle mámu, co mi dělá bolavý věci. Viděla jsem, že brečí a že se jí to asi taky nelíbí. Ostatně mi to vždycky vysvětlovala. Nutila mě pravidelně jíst a „počítat jídlo“. Asi v sedmi jsem pochopila, že to bude mou součástí, a pomalu jsem začala chápat, že jsem sice nevyléčitelně nemocná, ale že můžu žít jako jiný děti. Musím ale dodržovat pravidla. Teď máme s mámou skvělý vztah, už chodí do práce, dávno si glukometr hlídám sama. Došla jsem k tomu, že ji obdivuju, a moc si vážím toho, co pro mě udělala.“
V souvislosti s péčí matek je namístě zmínit jev, který nazýváme anticipační úzkost. Jedná se o druh obavy, strachu „dopředu“. Jedinec vlastně předpokládá stav, kterého se bojí, ale už ho prožívá jako skutečnost. Například matka zažije hypoglykémii dítěte, která se může projevit kolapsem, bojí se o dítě a o jeho život. Dítě stále úzkostlivě pozoruje a má hrůzu, „kdy to zase přijde“. Jedná se o masívní, nepříjemný prožitek plný úzkosti. Vhodná je psychoterapeutická péče a případně nasazení anxiolytik (léků tlumících úzkost).
- Projevy ve školním období
Tohle období je většinou stabilizované. Dítě si zvyklo na rituál, změří se, spočítá jednotky a podle potřeby „se připíchne“. Většinou si zautomatizovalo nutné činnosti, mívá dobrou kontrolu nad glykémiemi. Spolupracuje s lékařem a dokáže podat dobrou zprávu o svém stavu. Dítě i rodina jsou pyšní na to, jak nemoc zvládají. Dítě si i ve školním prostředí zvyklo, je-li dobře adaptované, nebojí se říct si o soukromí, aby se mohlo v klidu změřit a píchnout se. I spolužáci cítí k němu obdiv a ocenění, že si samo „ vezme krev a dokáže si píchnout inzulín“.
- Projevy v pubertě
Z psychologického hlediska jsou přítomny projevy vzdoru. Dítě v tomto vývojovém období prožívá zmatek, směrem k cukrovce začíná cítit křivdu – „proč zrovna já“, „nejsem normální“ a podobně. Chce být zdravé a dělat věci bez omezení jako ostatní. Chvílemi prožívá zlost, dřívější přijetí a smíření se s nemocí jako by se mělo opakovat. Rodiče reagují tím způsobem, že zesilují kontrolu, s dítětem se tak dostávají do konfliktu.
Spolupráce s lékařem je zhoršená, dítě si moc nevede záznamy z měření glukometrem. Hladina glykémie má kolísavější ráz, vyšší glykémie dítě v pubertě zpravidla příliš neřeší. Za nemoc se začíná stydět, sdělení novým lidem je komplikovanější. Má pocit, že by ho nemoc mohla vyřadit z kolektivu, takže se méně měří. V žádném případě na sebe nechce upozornit tím, že vynikne ve skupině právě kvůli odlišnosti diabetu. V tomto období diabetické revolty se prostě musí na svou nemoc zlobit, aby ji opět mohlo přijmout, ale už na dospělé úrovni.
K rodičům
- Vydržte!
- Nezesilujte kontrolu, hrozí, že spolupráce selže úplně.
- Pokud dítě dlouhodoběji nespolupracuje, vyžádejte si hospitalizaci ke srovnání hodnot.
- Pořiďte domácí zvíře, zvláště pokud si dítě dlouhodobě přálo psa.
- Zkuste potomka zaujmout novými aktivitami.
- Nemoralizujte a nekažte dítěti o odpovědnosti.
- Neříkejte dítěti, co bude za dvacet let, že bude mít kvůli hyperglykémii poškození; hrozí, že se vám cynicky vysměje.
Projevy v adolescenci
Pokud bylo období puberty těžké, pak vězte, že graduje v poslední fázi dospívání – adolescenci. Dítě je i právně dospělé („už mě nemáš co kontrolovat“). Rodič ztrácí pravomoce a jeho možnosti ovlivnění jsou již mizivé.
Je to období „tady a teď“, nic jiného mladé lidi v tomto věku nezajímá. Bohužel povaha cukrovky je taková, že vysoké glykémie se projeví za řadu let, zato však s nezvratným devastačním účinkem.
„Chci žít jako ostatní, nechci se omezovat.“
„Je mi úplně fuk, co bude za dvacet let.“
„Je mi jedno, jestli oslepnu, zajímá mě, co je teď.“
„Chci chodit do hospody jako každej a přece se nebudu před pivem měřit.“
„Je mi jedno, jestli umřu, aspoň si něco užiju.“
![]() Karel (19 let, DM od deseti let věku): Jako dítě vzorný, edukovaný, dáván za příklad ostatním dětem. Aktuálně se neměří, nespolupracuje, nechodí na kontroly. Konfliktní situace doma, rodiče vyvíjejí tlak kontroly, výčitky. Přesto dochází na individuální terapeutická sezení. Potřebuje mluvit o zlosti na nemoc, co mu bere, v čem omezuje.
Karel (19 let, DM od deseti let věku): Jako dítě vzorný, edukovaný, dáván za příklad ostatním dětem. Aktuálně se neměří, nespolupracuje, nechodí na kontroly. Konfliktní situace doma, rodiče vyvíjejí tlak kontroly, výčitky. Přesto dochází na individuální terapeutická sezení. Potřebuje mluvit o zlosti na nemoc, co mu bere, v čem omezuje.
K rodičům:
- Nevyčítejte!
- Projevte pochopení pro dospívajícího s tím, že bude zase jednou zodpovědný.
- Vyhněte se větám typu „copak ty nevíš, jak se ničíš?“.
- Vyhledejte psychoterapeutickou pomoc, i pro sebe.
- Podpořte kontakt s nějakým stejně starým nemocným.
- Oceňte jeho dosavadní boj a snahu.
- Rodiče s dospíváním diabetika čeká nelehké období, zejména u chlapců, protože dívky vidinou mateřství, které vyžaduje přísnou disciplínu, spíše spolupracují.
- Posttraumatický rozvoj dětí a rodičů
- Problémy s úzkostí a strachem
- Ztracené dítě: noční můra všech rodičů
Rodina a dítě a s autoimunitním onemocněním
Nejčastěji se rodina může setkat s juvenilní idiopatickou artritidou, onemocněním, které postihuje pohybový aparát. Jedná se o chronická zánětlivá postižení kloubů.
V souvislosti s autoimunitním onemocněním laicky řečeno „tělo ztrácí schopnost rozlišit vlastní od cizího a napadá součásti vlastního těla“, imunitní systém vlastně napadne a poškozuje tkáně nositele. V rodinně-systémovém pohledu se na vzniku onemocnění může podílet oslabenost jedince, který je charakterizován jako nejslabší článek rodinného systému.
Z fyziologického i psychologického hlediska je nejvýznamnější bolestivost, otoky a omezení pohybu.
Stanovení takové diagnózy vyvolá zmatek, pocit strachu, smutku a křivdy. V oblasti autoimunitního onemocnění je třeba řádné edukace, je potřebná medikamentózní léčba a spolupráce s lékařem.
V režimu dominuje cvičení a rehabilitace, je třeba přizpůsobit denní režim a zapojení rodičů. Větší dítě je třeba dítě vést k zodpovědnosti a skutečnému přijetí nemoci.
Na zhoršení stavu se podílí stres, rodinná situace, je třeba zachovávat rovnováhu mezi pohybem a odpočinkem. Cílem v léčbě juvenilní idiopatické artritidy je remise (zklidnění, až ústup manifestujících se příznaků).
![]() Eva (23 let, JIA onemocněla v 15 letech): Oba rodiče jsou hluchoněmí, Eva odmala zprostředkovávala kontakt rodičů se světem, starala se o bratra a učila ho mluvit. Jejím světem byla vždy připravenost pomáhat okolí, sebe popírala, nevšímala si vlastních potřeb. Až přítomnost nemoci ji upozornila na sebe samu, tělo ji donutilo soustředit se na sebe.
Eva (23 let, JIA onemocněla v 15 letech): Oba rodiče jsou hluchoněmí, Eva odmala zprostředkovávala kontakt rodičů se světem, starala se o bratra a učila ho mluvit. Jejím světem byla vždy připravenost pomáhat okolí, sebe popírala, nevšímala si vlastních potřeb. Až přítomnost nemoci ji upozornila na sebe samu, tělo ji donutilo soustředit se na sebe.
Dítě by nemělo mít pocit výjimečného postavení, mělo by být dále zapojeno do plnění domácích povinností, nevyhýbat se školní docházce. Nadměrné projevy péče vedou spíše k egocentrizaci dítěte a k naučení tendence zneužívat postavení nemocného. Dítě se přestává zajímat o sociální a emoční svět druhých, může být až narušen projev přirozené empatie.
Hrozí zafixování sekundárního zisku. O sekundárním zisku mluvíme tehdy, když nemoc přinese také nějakou výhodu pro nemocného – například nemusí/nemůže chodit do školy a může se dívat na televizi, má více zájmu prarodičů, tím získá výsadní postavení jako vnouče…
Psychologická období vyrovnávání se s vážným onemocněním
(inspirováno Elisabeth Kübler-Rossovou)
Bylo by nesprávné nahlížet na následující období jako na stadia či fáze, tedy na období po sobě jdoucí a na sebe navazující, jak bývalo leckdy uváděno. Praktická zkušenost nás – na rozdíl od teorie – učí, že období jsou různě dlouhá, různou měrou intenzivní a jsou úměrně odpovídající osobnostem, zkušenostem a vývojovému období jedince.
Nejčastějším psychickým dlouhodobým stavem bývá deprese a úzkost – nejen ta reaktivní, která plyne z faktu ohrožení nemocí a jejím průběhem. Samotná léčba, ať chemoterapeutická, nebo biologická, má vliv na úbytek tvorby neurotransmiteru serotoninu, tedy látky, jejíž snížená hodnota se podílí na rozvoji klinické deprese.
Víme také, že pacient se může nacházet v naprosto odlišném stadiu vnímání závažného onemocnění než jeho rodina, což může vyvolat konfliktní situace plné nedorozumění.
Období: Negace, šok, popírání
Projevy nemocného a jeho rodiny
„To není možné.“
„Vypadá tak zdravě, museli se splést.“
„Zaměnili výsledky s někým jiným, to je omyl.“
V této iniciační fázi se rodina setká s určením diagnózy a reaguje s nedůvěrou, má tendenci zjištěné výsledky konzultovat a opakovaně ověřovat. Zdá se jim neuvěřitelné, že by mohlo onemocnět jejich dítě. Někdy, zejména otcové, bývají paralyzováni šokem a vzniklou situaci popírají. Naopak matky procházejí touto fází poměrně rychle a velice rychle se adaptují na hledání řešení.
![]() Adéla (15let), závodně sjezdové lyžování, několik měsíců unavená, zhoršená pleť: „Puberta a příliš vysoké nasazení ve sportu,“ slyšela matka při opakovaných návštěvách lékařky. Dcera zatajovala tři měsíce průjmy a bolesti břicha. Matka se dožadovala opakovaných a rozšiřujících vyšetření, nakonec jí byla diagnostikována ulcerózní kolitida – autoimunitní onemocnění. Matka přišla na terapeutické sezení dva dny po konstatování diagnózy; sděluje, že dva dny tajně pláče, nespí, ale zároveň si hledá všechny odkazy o léčbě, o zátěžích, které z toho plynou. Přehodnocuje výběr střední školy (dcera má nastoupit na sportovní gymnázium) a přemítá nad tím, jak dcera zvládne zákaz sportování na závodní úrovni. Největší problém však aktuálně cítí ve vztahu s manželem. „Ty přeháníš,“ hádají se. „Manžel si o nemoci nic nezjistil a mně říká, že hysterčím. Mám dojem, že mu to vůbec nedošlo.“
Adéla (15let), závodně sjezdové lyžování, několik měsíců unavená, zhoršená pleť: „Puberta a příliš vysoké nasazení ve sportu,“ slyšela matka při opakovaných návštěvách lékařky. Dcera zatajovala tři měsíce průjmy a bolesti břicha. Matka se dožadovala opakovaných a rozšiřujících vyšetření, nakonec jí byla diagnostikována ulcerózní kolitida – autoimunitní onemocnění. Matka přišla na terapeutické sezení dva dny po konstatování diagnózy; sděluje, že dva dny tajně pláče, nespí, ale zároveň si hledá všechny odkazy o léčbě, o zátěžích, které z toho plynou. Přehodnocuje výběr střední školy (dcera má nastoupit na sportovní gymnázium) a přemítá nad tím, jak dcera zvládne zákaz sportování na závodní úrovni. Největší problém však aktuálně cítí ve vztahu s manželem. „Ty přeháníš,“ hádají se. „Manžel si o nemoci nic nezjistil a mně říká, že hysterčím. Mám dojem, že mu to vůbec nedošlo.“
Období: Agrese, hněv, vzpoura
Projevy nemocného a jeho rodiny
„To není spravedlivé.“
„Proč já?“
„Proč naše rodina?“
„Za to může doktor, kdyby ho pořádně vyšetřil, nemuselo se to stát.“
„Vždyť mu nikdy nic nebylo.“
„Za to můžeš ty.“
Toto období je emočně velice náročné a zatěžující, pláč se střídá s útlumem, hledá se viník. Zlost padá na zdravotníky, Bohu je vyčtena neexistence a nespravedlnost, zlobí se na zdravé, kteří se sami k sobě nechovají s příslušnou sebepéčí, a přesto neonemocní.
Hledá se pocit viny v rámci rodiny (genetická zátěž), matky si znovu probírají, kde udělaly v těhotenství či raném vývoji dítěte fatální chybu. Také mezi partnery může dojít ke krizi, zvláště pokud dřívější vztahy byly vyhrocené. Někdy dojde až k přímému obvinění: „Kdybys na něj tolik neřval, tak by žádnej nádor mozku neměl.“
Období: Smlouvání a vyjednávání
Projevy nemocného a jeho rodiny
„Najdeme tu nejlepší péči.“
„Určitě tě nenechám v tomhle špitále, tady to zvorají.“
„Pomůže nám léčitel.“
„Dám cokoliv, ať to stojí, co to stojí.“
„Slibuji, že když se uzdravím, tak už nikdy nebudu zlobit.“
„Slibuji, že když se uzdraví, tak už nikdy na něj nezvednu hlas.“
Rodina začala bojovat. Zajímají se o léčbu, seznamuje se s onemocněním. Na této rovině funguje pragmaticky nastavený rozum. V mysli se však někteří regresně vracejí na magickou úroveň a dělají dohody s nadpřirozenými silami, o nichž doufají, že budou mít ochranný a uzdravující charakter.
Období: Deprese, smutek, úzkost
Projevy nemocného a jeho rodiny
„Bojím se, jak bude vypadat další léčba.“
„Bojím se, že umřu.“
„Bojím se, že by mohl umřít.“
„Bojím se, že už nebude takový, jako byl.“
„Bojím se bolesti.“
„Bojím se zákroků.“
„Bojím se, že způsobím rodičům starost a bolest.“
Rodina se propadá do smutku, naději střídá beznaděj. Dítě je paradoxně zaměřeno na aktivní život „tady a teď“, často nechápe, proč jsou rodiče tak smutní nebo podráždění. Právě rodiče si totiž uvědomují dosah onemocnění a vliv na celý další život dítěte. Začínají si uvědomovat omezení, která onemocnění přinese nejen pro dítě, ale i pro celou rodinu. Mají obavy z ekonomické situace rodiny, onemocnění může přinést zvýšené náklady na léky, lázeňskou a nemocniční péči, matka někdy přestává pracovat a věnuje se dítěti. Řeší se příspěvky na péči a forma zajištění další péče, například asistentské. Rodiče mají obavy, zda sami budou mít dost síly a vlastního zdraví na to, aby mohli být dítěti k dispozici.
Období: Smíření a přijetí vážného onemocnění
Projevy nemocného a jeho rodiny
Rodina si již prošla některými obdobími a nyní se začala soustředit na jednání. Rodiče se zpravidla zorientují v odborné literatuře, navážou se na odbornou péči. Hledají pomoc u stejně zaměřených rodičů a nasávají zkušenosti. Zjišťují, že existují občanská sdružení a jiné formy organizací, které se specializují na danou problematiku a poskytují poradenství.
Někdy se snahy o kontakt ujmou i dětští pacienti a hledají si kamarády se stejným onemocněním (nejčastěji prostřednictvím Facebooku).
Situace se zklidnila, z rodičů se stávají laičtí odborníci.
Projevy v rodině u onkologicky nemocných dětí
„To zvládneme.“
„Třeba nás to i něco naučí a někam posune.“
„Nejsme v tom sami.“
Rodina zjišťuje, že většina dětí léčbu s podporou dobře zvládne, účinně tedy podporuje své dítě. Rodič má radost, když zjistí, že si dítě na oddělení v průběhu hospitalizace v nemocnici najde kamarády, má si s kým pohrát, a dokonce zažije legraci. Fyziologickou proměnu (alopecie – ztráta vlasů) bere jako dočasný a vratný stav. Důležité jsou průběžné kontroly a zprávy o účinnosti léčby.
Projevy v rodině u dětí s diabetem
„Naučíme se pracovat s glukometrem a píchat inzulín.“
„Překvapilo mě, kolik dětí trpí dětským diabetem.“
„Brzy se to samo naučí.“
„Když se naučíme dodržovat pravidla léčby, může dělat v podstatě cokoliv.“
„Přizpůsobíme jídelníček celé rodině.“
„Když budeme spolupracovat, můžeme vždy konzultovat aktuální stav.“
Rodina se dozví, že jejich dítě je jedním z mnoha nemocných. Pokud budou dodržovat compliance (spolupráce mezi lékařem a pacientem), mají vyšší šanci na stabilizaci onemocnění a prevenci nežádoucích projevů cukrovky. Rodiče musí upravit denní režim, který se řídí potřebami dítěte, dodržovat životosprávu. Je třeba naučit dítě samostatnému měření a aplikaci inzulínu. Dospělí pozvolna učí dítě (s ohledem na věk), aby převzalo odpovědnost a samo se naučilo sledovat glykemické hodnoty a rozumět jim. I rodinní příslušníci se orientují v glykemických hodnotách, v měření, v počítání jednotek.
V širším okolí rodina spolupracuje se školou, kde poučí spolužáky i pedagogický personál například „Co dělat v případě hypoglykémie?“. Průběžná edukace nejen ve školním prostředí se ukazuje nutností.
Projevy v rodině u dětí s autoimunitním onemocněním – juvenilní artritidou:
„Nebude z něj vrcholový sportovec, ale rekreačně může v určité míře cokoliv.“
„Bolesti kloubů zvládneme utišit.“
„Nevyřazuje ho to z běžného života.“
Rodina monitoruje stav při zátěži a hledá míru mezi pohybem a klidem. Vyhledává vhodné aktivity pro dítě, rehabilituje s dítětem.
Jak zvládat život s vážným onemocněním dítěte?
K rodičům:
- Udržujte možnost vystřídat se v péči.
- Poskytujte si zpětnou vazbu a ocenění.
- Reflektujte a případně zkuste zabránit nepřiměřené ochraně vážně nemocného.
- Zabraňte privilegizaci vážně nemocného na úkor ostatních sourozenců.
- Nenechte se přivést k sebeobětování pro vážně nemocné dítě.
- Navažte kontakt či vztah s rodinami se stejnou problematikou.
K partnerům:
- Sdílejte i společný čas ve dvou, pěstujte si zážitky.
- Dejte si prostor i pro osobní čas.
- Spolupracujte a podporujte se.
- Najděte si chvíli pro vzájemné sdílení.
- Buďte otevření k diskuzi a projevte zájem o psychický stav svého partnera.
K širší rodině:
- Nabídněte zástupnou pomoc.
- Udělejte program pro zdravé děti.
- Respektujte rodinu s nemocným dítětem, zkuste se jim přizpůsobit.
- Nepoučujte, spíše pomozte hledat odkazy, kde hledat účinnou pomoc.
- Podporujte, nekritizujte.
- Nezesilujte pocit křivdy a nespravedlnosti, tedy stigmatizaci rodiny, ve smyslu „za co máme ty jobovky?“.
K sourozencům:
- Udržujte pozornost a zájem o projevy zdravého dítěte.
- Neberte jako samozřejmost jeho úspěchy a fakt, že je „ hodné“.
- Oceňujte je oba – rodiče, prarodiče.
- Pokuste se o to, aby i samotné vážně nemocné dítě projevilo k sourozencům uvědomění a projevilo pochopení, že to nemají jednoduché.
- Vytvořte prostředí přiměřeného soucitu, ne lítosti nad nemocným dítětem.
- Vyzdvihněte samostatnost a odpovědnost, na druhé straně nechte uvolnit i projevy dětské spontaneity, kterým také říkáme „ zlobení“.
Ke kamarádům a spolužákům:
- Neztrácejte o nemocného spolužáka zájem, napište mu do nemocnice o dění ve třídě nebo mezi kamarády.
- Pomozte mu dohnat školní látku.
- Buďte ohleduplní a vytvořte podmínky pro nemocného spolužáka.
- Dejte mu úkol pro kolektiv či nějakou funkci v třídním kolektivu.
- Vysvětlete vliv a podstatu nemoci a s tím spojené omezení.
- Podporujte účast ve společných aktivitách, nevyčleňujte ho.
- Mějte pochopení pro změny nálad, které nemocný může mít.
Zaujal Vás článek a chcete pravidelně dostávat informace o nových příspěvcích? Přihlaste se k odběru newsletteru a sledujte nás na facebooku.
Odebírat newsletter Sledovat na Facebooku
![]() Související literaturu najdete v naší Odborné knihovně.
Související literaturu najdete v naší Odborné knihovně.
Pomohly vám informace v tomto článku?








![Dvojice ve výskoku u moře [fotografka Jill Wellington] Dvojice ve výskoku u moře [fotografka Jill Wellington]](/sites/default/files/styles/article/public/2021-01/xN101,P20-,P20Normalni.png,qitok=4Q65_kVq.pagespeed.ic.mDo6qGwQ1z.jpg)

![Otec odnášející plačícího chlapce [fotograf Ba Phi] Otec odnášející plačícího chlapce [fotograf Ba Phi]](/sites/default/files/styles/article/public/2021-01/xN426,P20-,P20Chovani.png,qh=75cfb11c,aitok=mSNRbWfv.pagespeed.ic.7hHuuLCGq1.jpg)
![Děti s knihami na hlavách [fotografka Olia Danilevich] Děti s knihami na hlavách [fotografka Olia Danilevich]](/sites/default/files/styles/article/public/2021-01/xN573,P20-,P20Geny.png,qitok=CuTkewv_.pagespeed.ic.9KXLjHrm90.jpg)




![Dívka ve výskoku [fotograf Mantas Hesthaven] Dívka ve výskoku [fotograf Mantas Hesthaven]](/sites/default/files/styles/article/public/2021-01/xN100,P20-,P20Tvurci.png,qitok=S2UcbSVg.pagespeed.ic.emyWu-HoOl.jpg)
