- Domů
- Zdravotní problémy dítěte
- Alergie a astmata
- Co je celiakie a jak vzniká?
Co je celiakie a jak vzniká?
Autor/ka: MUDr. Jiří Nevoral, CSc.
Datum publikace: 20. 06. 2016, Aktualizováno: 15. 03. 2023
Celiakie je celoživotní imunitně zprostředkované onemocnění postihující střevo, ale i jiné orgány u dětí i dospělých. Onemocnění se vyskytuje u jedinců, kteří k němu mají genetickou dispozici a kteří přijímají ve stravě lepek (cizím slovem gluten). Lepek je bílkovinný komplex v povrchní části obilovin, v pšenici, žitu a ječmenu, který spouští imunitní reakci, jež je příčinou změn na sliznici tenkého střeva. Nejznámějším projevem těchto změn je potom nedostatečné vstřebávání živin, které, trvá-li dostatečně dlouho, způsobuje výraznou poruchu výživy.
Obsah článku:
- Projevy onemocnění
- Střevní potíže jsou klasické projevy celiakie
- K celiakii přidružená onemocnění
- Diagnostika celiakie
- Za jakých podmínek lze stanovit diagnózu bez biopsie?
- Je možné stanovit diagnózu celiakie na základě genetického vyšetření?
- U koho je potřeba celiakii aktivně hledat?
- Kdy je nejvhodnější zavádět lepek do stravy kojenců?
- Léčba celiakie
- Poradenství pro bezlepkovou dietu
- Onemocnění, která se mohou podobat celiakii
Během posledních 20 let se výrazně změnil pohled na celiakii, což bylo způsobeno zavedením do praxe nových testů s vysokou citlivostí a spolehlivostí pro toto onemocnění, které se provádějí ze vzorku krve. Ukázalo se, že celiakie je jedno z nejčastějších celoživotních onemocnění, které postihuje přibližně 1 % lidí v Evropě. Stále však není dostatečně diagnostikovaná, a to především mezi dospělými.
Příčinou onemocnění je abnormální reakce imunitního systému na lepek ve stravě. Aby se celiakie mohla rozvinout, musí mít dotyčný jedinec vrozenou, geneticky danou schopnost abnormální reakce na lepek, jejímž důsledkem jsou změny ve sliznici tenkého střeva, ale i jiných orgánů. Předpokladem vzniku onemocnění je proto konzumace lepku ve stravě.
U rozvinuté celiakie je ve sliznici tenkého střeva pozorován autoimunitní zánět. Zánětlivé změny, které postihují především horní část tenkého střeva, jsou různého stupně až po úplné vymizení střevních klků a sliznice je zcela vyhlazená. Důsledkem je potom porucha všech funkcí tenkého střeva, a to hlavně vstřebávání živin. Výsledkem může být poškození i jiných orgánů.
Projevy onemocnění
Projevy onemocnění se v posledních dvou desetiletích podstatně změnily a jsou mnohem rozmanitější, než bylo původně uváděno. Celiakie je velmi různorodá ve svých projevech i v jejich intenzitě. Ve stejném období byl pozorován také časový posun v začátku projevů onemocnění, které často začíná později, než tomu bylo dříve, kdy většina dětí onemocněla v prvních třech letech života. Tato skutečnost se vysvětluje prodlouženou dobou kojení, pozdějším zaváděním lepku do jídelníčku a menším množstvím lepku, které malé děti konzumují. Vliv ale mohou mít také další, dosud nepoznané faktory. V současné době se rozeznává několik forem celiakie.
Související články na portálu Šance Dětem:
Střevní potíže jsou klasické projevy celiakie
Obrázek
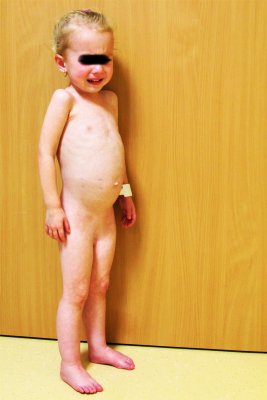
Pacienti s klasickou formou celiakie mají střevní projevy onemocnění, jako jsou objemné, průjmové a zapáchající stolice, velké břicho, nadýmání, nechutenství, ztráta tělesné hmotnosti. Ke klinickému obrazu patří také psychické změny, kdy dítě je nápadně smutné, bez zájmu o okolí. Tyto projevy jsou nejčastěji pozorovány u malých dětí do tří let života. (viz obr. 2).
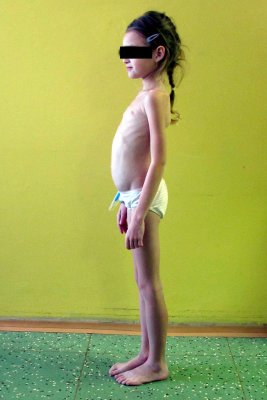
Děti s pozdějším začátkem onemocnění – od předškolního věku do dospělosti – mohou mít průjmy, které však bývají méně časté, mohou mít bolesti břicha, nadýmání, nevolnosti, ale i zácpu a úbytek na váze. U školních dětí s neléčenou celiakií bývá méně střevních projevů, které často i zcela chybí. Děti však mohou špatně růst, a proto je malý růst u školních dětí podezřelý z celiakie. V laboratorním vyšetření je častá anémie z nedostatku železa. Tato dramatická změna v projevech celiakie mezi nemocným batoletem a školním dítětem vedla dříve ke zcela chybnému tvrzení, že celiakie je výhradně onemocnění malých dětí, ze kterého se vyroste. Dítě sice často „vyrostlo“ z průjmových stolic, ale že nerostlo do výšky, jeho okolí již často unikalo. Ve většině zemí se v současné době projevy onemocnění začínají objevovat nikoliv u kojenců a batolat, ale až u předškolních nebo školních dětí, a dokonce v adolescenci a v dospělosti. (viz: obrázek č. 3).
Pacienti s neklasickou formou celiakie nemají trávicí obtíže a mají naopak mimostřevní projevy onemocnění.
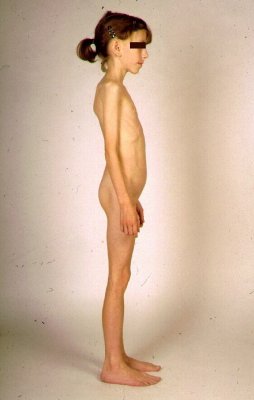
Mezi mimostřevní projevy celiakie u dětí patří především malý růst. Udává se, že mezi dětmi vyšetřovanými pro malý růst v endokrinologických ambulancích je nalézáno až 10 % dětí s dosud nerozpoznanou celiakií. Znamená to proto, že u každého dítěte s malým vzrůstem musí být celiakie vyloučena. (viz obr. č. 4). Děti s celiakií mohou mít též snížený obsah minerálů v kostech a mohou mít též projevy svalového onemocnění.
Obrázek
Kožní projevy
Z kožních projevů celiakie je nejznámější dermatitis herpetiformis Duhring. Jedná se o velmi svědivé, oparu podobné kožní projevy vpředu na končetinách, hýždích, zádech a obličeji. Onemocnění je často zaměňováno za atopický ekzém, i když lokalizace kožních změn a jejich charakter jsou jiné. Ke kožním projevům celiakie patří též ohraničené ztráty vlasů, ztráty pigmentace kůže, afty v ústech.
Jediným příznakem celiakie může být i anémie z nedostatku železa způsobená jeho špatným vstřebáváním. Proto při každé chudokrevnosti z nedostatku železa, která nereaguje na běžnou léčbu železem, je třeba myslet na celiakii.
U děvčat s neléčenou celiakií může být opožděno sexuální zrání v podobě opožděné první menstruace nebo se může projevovat nepřítomností menstruačních cyklů, potížemi s otěhotněním, samovolnými potraty, celkovým vyčerpáním po porodu.
Neurologické projevy onemocnění se mohou projevovat při postižení mozečku poruchami rovnováhy, nejistou chůzí o široké bázi, kolísáním a kymácením. Celiakie může být též příčinou bolestí hlavy a postižení periferních nervů. Psychické projevy u pacientů s celiakií jsou poměrně časté, popisují se především úzkostlivé a depresivní stavy.
K celiakii přidružená onemocnění
S celiakií se sdružují některá především autoimunitní onemocnění. Výskyt celiakie u některých autoimunitních onemocnění je i více než desetkrát vyšší než v běžné populaci. Příznaky celiakie mohou být překryty přidruženým onemocněním. Nejčastěji se s celiakií sdružuje cukrovka I. typu, autoimunitní zánět štítné žlázy a nedostatek imunoglobulinu A v krvi. Celiakie je také častější u dětí s Downovou nemocí a Turnerovým syndromem.
Diagnostika celiakie
Obrázek
Při podezření na celiakii na základě některých obtíží a projevů je vyšetřovací postup zahajován vyšetřením protilátek v krvi, které jsou pro celiakii vysoce diagnosticky přesné a citlivé. Jedná se o stanovení protilátek proti tkáňové transglutamináze (anti-TG). Předpokladem spolehlivých výsledků je, že dotyčný jedinec přijímá ve stravě lepek. Bez konzumace lepku nemohou být protilátky pozitivní. Tento údaj o příjmu potravin s lepkem je důležitý, protože přibývá rodin, ve kterých konzumují stravu bezlepkovou nebo se značně omezeným množstvím lepku, protože věří, že je obecně zdravější. Existují také rychlotesty z krve k přibližnému stanovení přítomnosti protilátek proti tkáňové transglutamináze, výsledek je však vždy pouze orientační a protilátky musí být nutně potvrzeny vyšetřením krve v laboratoři. Při pozitivním nálezu protilátek má být dítě odesláno k dětskému gastroenterologovi, který dokončí diagnostiku. V žádném případě po prvním pozitivním nálezu protilátek nemá být zahajována bezlepková dieta. Dokončení diagnostiky dětským gastroenterologem spočívá v ověření předchozího nálezu, případně v doplnění o další vysoce citlivé a přesné vyšetření spočívající ve stanovení protilátek proti endomyziu (EmA). Diagnóza je potom definitivně potvrzena biopsií sliznice tenkého střeva, při které je mikroskopem vyšetřena sliznice tenkého střeva. Nutnou součástí správné diagnózy je pozitivní reakce pacienta na bezlepkovou dietu, při které vymizí projevy onemocnění a nález protilátek.
Odběr vzorku sliznice tenkého střeva k mikroskopickému vyšetření se provádí endoskopicky gastroskopem (u malých dětí v celkové anestezii při hospitalizaci a u starších dětí ambulantně bez celkové anestezie). Bioptický vzorek lze také získat sací kapslí zavedenou pod rtg kontrolou na začátek tenkého střeva. Provádí se proto bez jakékoliv anestezie, protože dítě musí při vyšetření aktivně polykat, aby kapsle postupovala ze žaludku dále do tenkého střeva. Vyšetření je nebolestivé, avšak doba, než kapsle postoupí do první kličky tenkého střeva, může být různě dlouhá. V poslední době je dávána přednost endoskopii.
Související články na portálu Šance Dětem:
Za jakých podmínek lze stanovit diagnózu bez biopsie?
U vybrané jasně definované skupiny dětských pacientů lze určit diagnózu celiakie bez provedení biopsie. Toto rozhodnutí může však učinit pouze dětský gastroenterolog, a to na základě následujících kritérií: dítě má zřetelné projevy onemocnění a pozitivita protilátek specifických pro celiakii je velmi vysoká (protilátka proti tkáňové transglutamináze je více jak desetinásobek normální hodnoty).
Tento nález musí být následně potvrzen z jiného odběru krve a současně podpořen pozitivním nálezem další diagnostické protilátky (protilátky proti endomyziu). Vyšetření je vhodné doplnit o genetické vyšetření. Podmínkou diagnózy celiakie bez biopsie je rovněž ústup projevů onemocnění při bezlepkové dietě.
Je možné stanovit diagnózu celiakie na základě genetického vyšetření?
Častou otázkou je, jak může genetické vyšetření pomoci v diagnostice celiakie a zda může nahradit biopsii sliznice tenkého střeva. Genetické vyšetření při celiakii se provádí vyšetřením HLA- antigenů.
HLA-antigeny se vyskytují na buňkách lidského organismu a jejich kombinace jsou specifické pro každého jednice. Nositelé některých forem těchto antigenů jsou častěji postiženi určitými chorobami. HLA- DQ2 má 95 % pacientů s celiakií, naprostá většina ze zbývajících 5 % pacientů je nositelem HLA- DQ8. Problémem je skutečnost, že přibližně 35–40 % zdravých lidí má však stejné HLA-antigeny, ale celiakií onemocní pouze 1 % populace. Genetické vyšetření se proto nehodí k vyhledávání pacientů s celiakií mezi lidmi v celé populaci a k běžné diagnostice celiakie. Naopak HLA-antigeny lze využít k vyloučení celiakie, kdo nemá HLA-DQ2 nebo HLA-D8, prakticky nemůže celiakií onemocnět.
Vyšetření HLA antigenů může být proto doporučeno bezpříznakovým jedincům s přidruženými onemocněními a příbuzným prvního stupně (rodiče, sourozenci) pacientů s celiakií. Častá je otázka matek, které samy mají celiakii, jaké je riziko, že jejich dítě bude mít také celiakii. Toto riziko je asi desetiprocentní. U dítěte narozeného v takovéto rodině je právě vhodné provést vyšetření HLA -antigenů. Pokud rizikové antigeny nejsou nalezeny, dítě celiakií s nejvyšší pravděpodobností nikdy neonemocní a není potřeba ho dále vyšetřovat. Pokud je vyšetření pozitivní, je dítě třeba dále sledovat a vyšetřovat anti-TG v intervalech 1–3 let do plnoletosti.
U koho je potřeba celiakii aktivně hledat?
Celiakie je stále nedostatečně diagnostikovaná v české populaci především mezi dospělými. Příčinou je skutečnost, že střevní příznaky jsou přítomny hlavně u malých dětí. Při mimostřevních projevech u starších dětí, mladistvých a dospělých se potom na celiakii často nemyslí. Tuto situaci může zlepšit screening celiakie, což je její aktivní vyhledávání zaměřené na riziková onemocnění, rizikové skupiny, podezřelé projevy a autoimunitní onemocnění, která se přidružují k celiakii. Onemocnění je třeba vyhledávat rovněž mezi příbuznými I. stupně pacienta s celiakií (tj. rodiče nebo sourozenci pacienta) a u všech pacientů s onemocněními, která mohou být projevem některé z forem neklasické (mimostřevní) celiakie. Vyhledání možného nositele onemocnění provádějí praktičtí lékaři pro děti a dorost a ambulantní specialisté. Rozšířené možnosti cíleného screeningu u dospělých pacientů upravuje věstník Ministerstva zdravotnictví ČR.
Kdy je nejvhodnější zavádět lepek do stravy kojenců?
Tato otázka je praktická, a proto velmi častá. V současné době se doporučuje zavádět lepek do stravy kojence v malém (2 lžičky pšeničné mouky do zeleninového příkrmu nebo dva piškoty do ovocného příkrmu) a postupně vzrůstajícím množství společně s ostatními nemléčnými příkrmy – obvykle mezi ukončeným čtvrtým a ukončeným šestým měsícem věku. Celiakii podle současných znalostí však nelze zatím nijak předcházet.
Související články na portálu Šance Dětem:
Léčba celiakie
Od zjištění, že lepek je hlavním vyvolávajícím faktorem celiakie, je celoživotní bezlepková dieta jedinou příčinnou terapií. Bezlepková dieta je náročná na režim, vyžaduje celoživotní vyloučení surovin, potravin a nápojů obsahujících lepek. Základem bezlepkové diety je úplné vyloučení mouky z pšenice (včetně špaldové mouky), žita, ječmene i ovsa a výrobků z nich provedených. Ovsu je věnována ještě další část textu. Vyloučit je třeba i suroviny vyráběné z uvedených obilovin, jako jsou kroupy, krupky, krupice a vločky.
Zakázané jsou všechny potravinářské výrobky, ve kterých jsou uvedené mouky hlavní součást, jako jsou pečivo, strouhanka, cukrářské výrobky (dorty, zákusky, piškoty, oplatky, sušenky), těstoviny a knedlíky (i bramborové, do kterých se mouka přidává).
Zakázané jsou rovněž všechny potraviny, ve kterých je mouka jako přídavek, tedy polévky (zahuštěné jíškou, polévky s těstovinami, kroupami, krupicí), omáčky (zahuštěné moukou), výrobky z brambor (knedlíky, placky, bramboráky), konzervy a uzeniny (zvláště měkké salámy, výrobky z mletého masa, párky, klobásy, buřty, jitrnice, jelítka, nádivky do masa, paštiky, pomazánky), cukrovinky (plněné čokolády, nugát, plněné bonbony, karamely, zmrzliny, pudinky, kypřicí prášky), sójová a jiná rostlinná masa (ROBI, seitan, klaso), nápoje (pivo), majonézy, dresinky, sójová omáčka, hořčice a kečupy, pokud nejsou uvedeny jako bezlepkové. Jako přísada do řady výrobků je používán pšeničný škrob, který však obvykle obsahuje stopy lepku.
Náhradní suroviny jsou brambory, rýže, kukuřice, pohanka, sója, proso (jáhly), amarant, luštěniny, merlík chilský a výrobky z nich. Na trhu je nyní velký výběr potravin vyrobených pro bezlepkovou dietu. Pro snadnější orientaci při nákupu bývají označeny přeškrtnutým klasem.
Bezlepková dieta je podstatně dražší než odpovídající strava obsahující lepek. Za této situace je proto jakékoliv rozšíření sortimentu surovin bezlepkové diety velmi žádoucí. Pozornost v tomto směru je zaměřena na oves. Prolaminová frakce ovsa (aveniny) je menší a méně imunitně aktivní než v ostatních obilovinách, ale oves je často znečištěn příměsí jiných obilovin (zejména ječmene) a k jeho znečištění může dojít také při výrobě. Přibližně 95 % pacientů s celiakií však oves snáší. U nového pacienta začíná léčba vždy bezlepkovou dietou i s vyloučením ovsa a v době, kdy vymizí všechny projevy onemocnění, stejně jako pozitivita protilátek, je možné pod lékařským dohledem postupně zavádět i oves za pečlivého klinického a laboratorního sledování. Oves však nesmí být znečištěn jinými obilovinami obsahujícími lepek, což musí být ověřeno atestem. Běžný oves na trhu v ČR proto nelze doporučit jako součást bezlepkové diety.
Klinická odpověď na bezlepkovou dietu je často rychlá (po několika týdnech). Sliznice se u dětí normalizuje většinou asi po šesti měsících. Pokud nález protilátek specifických pro celiakii se neupraví do jednoho roku při léčbě bezlepkovou dietou, je třeba hledat chyby především v přísném dodržování diety. Nedostatek vitaminů, minerálů a stopových prvků má být doplněn v úvodní fázi léčby. Ve vyhlazené sliznici tenkého střeva jsou sníženy aktivity některých enzymů, například laktázy, která štěpí mléčný cukr. Doporučuje se proto nepodávat na přechodnou dobu mléko a mléčné výrobky. Dočasný deficit laktázy se rychle upravuje při bezlepkové dietě a mléko je obvykle dobře snášeno již za jeden měsíc po zahájení léčby bezlepkovou dietou. Hrubou chybou je zavádění bezlepkové diety „na zkoušku“ u jedinců, kteří nebyli řádně diagnostikováni. Při takovém postupu je potom významně snížena možnost správné diagnostiky, protože protilátky se stanou falešně negativní.
Poradenství pro bezlepkovou dietu
Sdružení celiaků České republiky (www.celiac.cz) a Společnost pro bezlepkovou dietu (www.celiak.cz) jsou organizacemi pacientů poskytujícími odborné a praktické informace a podávajícími rovněž kompletní přehled pomoci, kterou aktuálně poskytují zdravotní pojišťovny pacientům s celiakií. Důležité informace o celiakii mohou rodiče získat na internetových stránkách Pracovní skupiny dětské gastroenterologie, hepatologie a výživy České pediatrické společnosti na adrese www.gastroped.cz
Onemocnění, která se mohou podobat celiakii
- Alergie na mouku (pšenici)
Alergie je nepřiměřená reakce imunitního systému na neškodné látky v okolí, v tomto případě na lepek. Tato reakce je zcela odlišná od autoimunitní reakce u celiakie. Příznaky se projevují během minut až několika hodin po požití lepku. Diagnostika je odlišná od diagnostiky celiakie a pacienti bývají v péči alergologů.
- Alergie na bílkovinu kravského mléka
Tato alergie je onemocnění typické pro kojence a malá batolata. Většinou vymizí v dalších letech života dítěte, v šesti letech u více než 90 % dětí. Jen malé procento onemocnění (obvykle alergie časného typu) přetrvává do vyššího věku.
- Nesnášenlivost mléčného cukru (intolerance laktózy)
Laktáza je enzym ve sliznici tenkého střeva, který štěpí mléčný cukr (laktózu). Při snížení jeho aktivity je laktóza štěpena střevními bakteriemi (kvasí), což vede k průjmům. Aktivita laktázy může být dočasně snížena po zPodobně její aktivita může být snížena v době diagnózy celiakie, kdy je sliznice tenkého střeva závažně postižena včetně snížené aktivity laktázy. Proto u některých pacientů s čerstvě diagnostikovanou celiakií je třeba dočasně jako součást bezlepkové diety vyloučit i mléčné výrobky. S hojením sliznice při dodržování bezlepkové diety se zvýší i aktivita laktázy a pacient s celiakií může opět konzumovat i mléčné výrobky. U některých zdravých jedinců se s věkem snižuje aktivita laktázy a tito lidé, ačkoliv jako kojenci neměli potíže s trávením laktózy, postupně ztrácejí schopnost štěpit laktózu a v důsledku toho mají střevní potíže při její konzumaci. Řešením jsou mléčné výrobky s nižším obsahem laktózy (jogurty, sýry), případně bezlaktózová mléka. Tato nesnášenlivost laktózy je někdy mylně nazývána „alergií na laktózu“. U všech jedinců s intolerancí laktózy by měla být pomocí anti-TG vyloučena celiakie.
- Neceliakální glutenová senzitivita
Vedle alergie na lepek a celiakie je v poslední době popisována nová klinická jednotka – neceliakální glutenová senzitivita. Podle současných znalostí toto onemocnění postihuje především dospělé a u dětí je vzácné. Onemocnění je charakterizováno střevními i mimostřevními projevy s rychlým nástupem (hodiny až dny) po požití lepku a stejně rychlým vymizením potíží po jeho odstranění ze stravy. Výskyt onemocnění se odhaduje, že je vyšší než výskyt celiakie. Klinický obraz je kombinací projevů dráždivého tračníku včetně bolesti břicha, nadýmání a průjmu. Přítomny mohou být i celkové projevy, jako je únava, bolest hlavy, bolesti svalů, ztuhlost končetin, deprese, anémie, dermatitida. U pacientů s neceliakální glutenovou senzitivitou nejsou nalézány změny na sliznici tenkého střeva, vyšetření protilátek na celiakii je negativní. Předpokladem k diagnóze je vyloučení celiakie a alergie na lepek. Proto by bezlepková dieta neměla být nikdy zaváděna před vyloučením těchto dvou onemocnění.
Není jasné, která ze součástí obilných zrn vyvolává projevy neceliakální glutenové senzitivity. Pšenice, která je jednou z nejčastějších příčin vyvolávajících potíže, obsahuje ještě jiné složky, to je další bílkoviny, tuky a cukry. Zvláště je pozornost věnována fruktanům, což jsou špatně vstřebatelné sacharidy, které mohou vyvolávat projevy samy o sobě. Jedinou možností průkazu této diagnózy je dvojitě zaslepený eliminačně-expoziční test s lepkem. Test spočívá v podávání testovací potraviny nebo kapsle s lepkem nebo bez lepku po určitou dobu za současného dodržování bezlepkové diety. Během testu ani pacient, ani lékař nevědí, ve které kapsli nebo potravině je nebo není přítomen lepek. Na závěr testu se rozkryje, kdy pacient konzumoval lepek, a odpovídají-li jeho potíže době podávání lepku. Z praktického hlediska je však obtížné test provádět. Diagnózu si proto většinou určuje sám pacient.
Fotografie z praxe portálu Šance Dětem poskytl spolu s popisky autor článku.
Zaujal Vás článek a chcete pravidelně dostávat informace o nových příspěvcích? Přihlaste se k odběru newsletteru a sledujte nás na facebooku.
Odebírat newsletter Sledovat na Facebooku
![]() Související literaturu najdete v naší Odborné knihovně.
Související literaturu najdete v naší Odborné knihovně.
Pomohly vám informace v tomto článku?








![Dvojice ve výskoku u moře [fotografka Jill Wellington] Dvojice ve výskoku u moře [fotografka Jill Wellington]](/sites/default/files/styles/article/public/2021-01/xN101,P20-,P20Normalni.png,qitok=4Q65_kVq.pagespeed.ic.mDo6qGwQ1z.jpg)


![Dívka ve výskoku [fotograf Mantas Hesthaven] Dívka ve výskoku [fotograf Mantas Hesthaven]](/sites/default/files/styles/article/public/2021-01/xN100,P20-,P20Tvurci.png,qitok=S2UcbSVg.pagespeed.ic.emyWu-HoOl.jpg)






