- Domů
- Zdravotní problémy dítěte
- Úrazy u dětí
- Popáleniny u dětí
Popáleniny u dětí
Autor/ka: MUDr. Ivana Grossová
Datum publikace: 27. 04. 2016, Aktualizováno: 20. 03. 2023
Popáleniny patří k nejtěžším úrazům v dětském věku. Vznikají působením tepla (opaření, hoření, kontakt), elektrickým proudem a chemikáliemi na organismus. Převažují úrazy u chlapců, a to zejména ve školním věku. Závažnou skutečností je nárůst popálenin v nižších věkových kategoriích, a to v domácím prostředí, které dítě zná a které by mu mělo poskytovat bezpečí.
Obsah článku:
- Nejčastější příčiny popálenin
- Projevy popáleninového úrazu
- Léčba popálenin
- Specializovaná léčba v popáleninovém centru
- Trvalé následky popálenin
- Vážná a častá komplikace: omezení pohybu kvůli jizvě
- Závěrem
- Kde popálenému dítěti pomohou
Nejčastější příčiny popálenin
V různých věkových skupinách se můžeme setkat s rozličnými příčinami popálení. U dětí kolem jednoho roku jsou časté a nebezpečné kontaktní popáleniny, způsobené dotekem s horkou plochu nejčastěji kamen, krbu, ploten, žehliček a podobně (obr. 1). Postižené bývají především dlaně rukou, protože děti v tomto věku jsou hnané zvědavostí a ruce jim slouží k poznávání okolního světa. U dětí do tří let jednoznačně dominuje opaření (obr. 2), především vodou, čajem, kávou nebo polévkou. Právě opaření je podle dlouhodobých statistik nejčastějším druhem popáleninového úrazu u dětí, a to u obou pohlaví. Postižený bývá především obličej, hrudník a ruce.
Děti předškolního věku na sebe častou strhnou spolu s ubrusem hrnky nebo talíře s horkým obsahem, padají do nádob s horkou tekutinou, strkají prsty do elektrických zásuvek, popálí se o horká kamna, sporák.
U dětí ve věku mezi pěti a patnácti lety ubývá opaření a přibývá popálenin od hořícího oděvu (obr. 3), například při hrách se zápalkami či hořlavinami. Typické jsou pro tento věk i úrazy elektrickým proudem vysokého napětí (obr. 4) v důsledku šplhání na sloupy elektrického napětí nebo na střechy železničních vagonů.
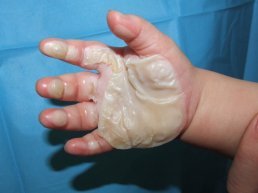
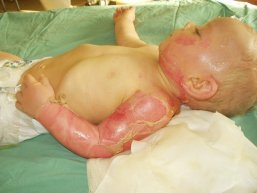
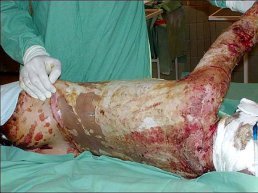
 Obr. 1 nahoře vlevo: Kontaktní popálenina o krb - - - Obr. 2 nahoře uprostřed: Opaření horkou vodou - - - Obr. 3 nahoře vpravo: Popálení plamenem - - - Obr. 4 dole vlevo: Popálení proudem 220 V
Obr. 1 nahoře vlevo: Kontaktní popálenina o krb - - - Obr. 2 nahoře uprostřed: Opaření horkou vodou - - - Obr. 3 nahoře vpravo: Popálení plamenem - - - Obr. 4 dole vlevo: Popálení proudem 220 V
Projevy popáleninového úrazu
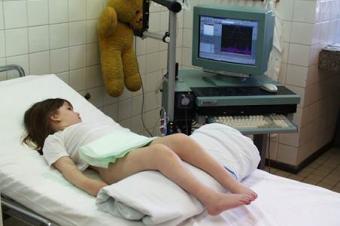
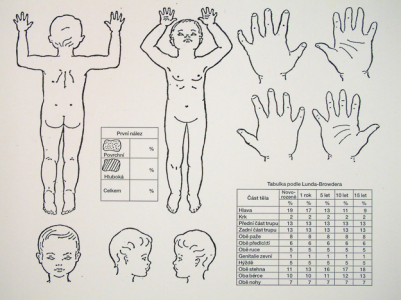
Závažnost popáleninového úrazu je dána způsobem úrazu, věkem zraněného dítěte, rozsahem, hloubkou a lokalizací postižení a v neposlední řadě i celkovým zdravotním stavem organismu. Rozsah postižení se vyjadřuje procenty celkového tělesného povrchu. Pro představu plocha dlaně se sevřenými nataženými prsty představuje jedno procento tělesného povrchu (obr. 5). Podíl jednotlivých částí dětského těla se liší v závislosti na věku, například u novorozence činí plocha hlavičky devatenáct procent jeho tělesného povrchu, u patnáctiletého dítěte je to již jen pět procent.
Obr. 5 Rozsah popálení v dětském věku
Rozvoj popáleninového šoku s eventuálním smrtelným průběhem po úrazu při neadekvátním protišokovém zajištění hrozí u těžkých a kritických traumat.
Jako těžký popáleninový úraz se klasifikuje:
- u dětí do 2 let: rozsah větší než 5 % tělesného povrchu
- u dětí ve věku 2–10 let: rozsah větší než 10 % tělesného povrchu
- u dětí ve věku 10–15 let: rozsah větší než 15 % tělesného povrchu
- popáleniny menšího rozsahu, ale v kritických místech, to jest při současném postižení obličeje, krku, rukou, hráze, genitálu
Kritické popáleninové trauma je definováno:
- u dětí do 2 let: rozsah větší než 15 % tělesného povrchu
- u dětí ve věku 2–10 let: rozsah větší než 20 % tělesného povrchu
- u dětí ve věku 10–15 let: rozsah větší než 30 % tělesného povrchu
- popáleniny rozsahem menší, ale při postižení obličeje, krku, při prokázaném popálení dýchacích cest, při průchodu elektrického proudu tělem nebo při sdruženém poranění a závažných komplikacích
Popáleniny se dále rozdělují podle hloubky na:
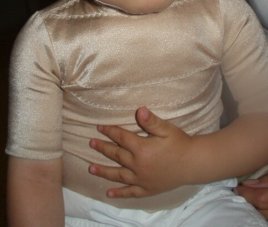
Popáleniny I. stupně (obr. 6): jde o takzvaný erytém (zarudnutí), je to povrchové postižení kůže. Nejčastějším příkladem erytému je popálení od sluníčka. Kůže je zarudlá, teplá a bolestivá. Většinou se rychle zhojí bez následků.
Obr. 6 Batole s opařením 2 % tělesného povrchu
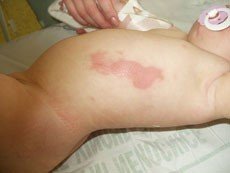
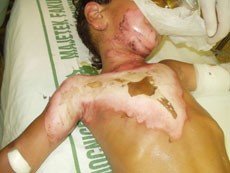
Popáleniny II. stupně: znamenají částečné poškození kůže. Při povrchním poškození (II. A) je kůže zarudlá a tvoří se na ní puchýře (obr. 7). Při stržení puchýře je spodní kožní vrstva růžová, postižené místo zůstává dobře prokrveno. Jedná se o nejbolestivější poranění ze všech popálenin. Čím silnější je puchýř, tím hlubší je popálenina. Hluboké postižení (II. B) je bolestivé a zasahuje do hlubší vrstvy kůže (obr. 8). Spodní kožní vrstva je zpočátku červená, později bledne a mohou se na ní vyskytnout drobné červené tečky (petechie). Po zhojení většinou zůstává na kůži jizva.
Obr. 7 vlevo: Batole opařené horkou kávou - - - Obr. 8 vpravo: Rozsáhlé opaření na 25 % těla
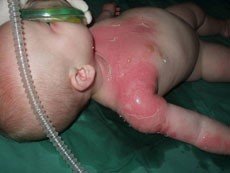
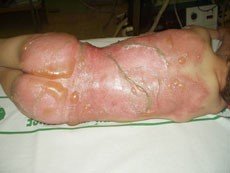
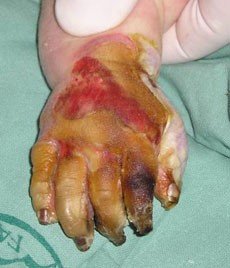
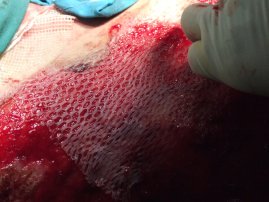
Při III. stupni popálení (obr. 9, 10) je kůže postižena v celé své tloušťce, a je tedy mrtvá včetně nervových zakončení. Postižená kůže nebolí a může mít bílou nebo černou barvu. K léčení je nutná operace – kožní transplantace (obr. 11).
Obr. 9 vlevo: Popálení III. stupně u batolete - - - Obr. 10 uprostřed: Dítě popálené na 15 % - hra s ohněm - - - Obr. 11 vpravo: Transplantace kůže
Výše zmíněné rozdělení se používá zejména pro prvotní rozlišení popáleninového zranění. Hloubka popáleniny se ale časem může měnit. Komplikace se odvíjí například od umístění popáleniny na těle. Mezi nejzávažnější patří postižení obličeje, krku, kde může vzniklý otok bránit dýchání, a dále pak rukou, krajiny hráze a genitálu a plosek nohou.
Další faktory vedoucí k prohloubení popálené plochy a zvětšení stupně popálení jsou:
- Teplota zdroje popálení a doba kontaktu s povrchem těla: čím vyšší je teplota tepelného zdroje a čím delší je doba kontaktu s tělem, tím hlubší je popálenina. Pro ilustraci uvádíme, že horký olej má přibližně 200 °C, horká voda z kohoutku maximálně 60 °C. Jenom jedna vteřina kontaktu s vodou teploty 69 °C stačí k vytvoření popáleniny II. stupně.
- Síla kůže: kůže na očních víčkách je tenká, na rozdíl například od kůže na zádech.
- Věk: kůže kojenců a batolat je tenčí než u starších dětí.
- Prokrvení postiženého místa: obličej je dobře prokrven, zatímco například prsty rukou a nohou jsou prokrveny relativně méně.
- Způsob a včasnost poskytnutí první pomoci.
Léčba popálenin
Včasná první pomoc při popáleninovém úrazu může zabránit zvyšování stupně popálení nebo zvětšování postižené tělesné plochy.
Co je třeba dělat a čeho se vyvarovat, pokud k takovému zranění dojde ve vašem okolí?
Co se doporučuje:
- 1. Zamezit dalšímu působení zdroje popálení nebo opaření, to znamená uhašení a sejmutí hořícího nebo horkou tekutinou prosáklého oděvu.
- 2. Při hoření oděvu hořící osobu povalit a koulet po zemi, případně jednorázově polít vodou.
- 3. Dýchací cesty jsou také ohroženy plamenem a kouřem, proto je nezbytné vzdálit oběti z jejich dosahu.
- 4. V případě poranění elektrickým proudem je třeba s maximální opatrností přerušit kontakt zraněného se zdrojem proudu.
- 5. Sejmout doplňky, například prstýnky, řetízky, náušnice, hodinky a jiné.
- 6. Chladit plochy menšího rozsahu vodou, nejlépe o teplotě 8 °C. Stačí tekoucí vodou z kohoutku.
- 7. Chlazení co nejdelší dobu. Zabrání se tak prohloubení popálené plochy.
- 8. Při poleptání chemickými prostředky použít dlouhodobě proud vody k oplachování plochy.
- 9. Po ukončení chlazení k transportu nejlépe použít čistý mokrý obklad (kapesník nebo ručník).
- 10. Zavolat rychlou zdravotnickou pomoc, při menším rozsahu dopravit postiženého do nemocnice vlastním vozem.
- 11. Během transportu postiženého posadíme nebo položíme, snažíme se ho uklidnit a chráníme ho před prochladnutím, například přikrývkou.
- 12. Nikdy nepodcenit zranění a neodkládat návštěvu lékaře!
Co nedělat:
- Přiškvařený oděv neodstraňujte.
- Nebalit postiženého do mokrých přikrývek, hrozí riziko podchlazení a prohloubení popáleninového šoku.
- Nepřikládat kostky ledu, také můžou způsobit prohloubení popáleniny.
- Na postiženou plochu nedávat žádné masti a krémy, zásypy.
- Jestli je dítě vámi nebo záchrannou službou transportováno do nemocnice, nepodávat jídlo ani tekutiny, a to pro případ nutnosti ošetření v celkové anestezii.
Kam jít s popáleným dítětem a komu volat
V České republice existují tři specializovaná popáleninová centra, a to v Praze, Ostravě a Brně. Do popáleninového centra jsou záchrannou službou transportováni po telefonické domluvě pacienti s popáleninami obličeje, dýchacích cest, rukou, nohou, genitálu, děti ve věku 0–2 let při rozsahu popálenin více než pět procent, děti ve věku 2–8 let při rozsahu více než deset procent a jakákoliv zranění dětí III. stupně.
Dále na specializované popáleninové pracoviště patří všichni pacienti zasažení elektrickým proudem či radiačním zářením. V České republice upravuje činnost popáleninových center věstník Ministerstva zdravotnictví ČR, částka 6 z roku 2008 (Traumatologická péče v ČR).
Specializovaná léčba v popáleninovém centru
Hlavním cílem léčby popáleninového úrazu je zhojení popálených ploch a návrat dítěte do rodiny a společnosti s minimálními následky. Způsob léčby je určen lékařem-odborníkem a může být konzervativní, bez chirurgického zásahu. Použitím antibakteriálních krémů a syntetických krytů lze docílit spontánního zhojení popálené plochy.
Při hlubokých popáleninách nebo popáleninách, které nejeví známky hojení ani po dvou týdnech konzervativní terapie, je nutná léčba chirurgická – transplantace kůže (obr. 11). Spočívá v snesení mrtvé kůže (nekrektomie) a přiložení štěpu zdravé kůže z jiného místa na těle, které nebylo postižené popálením. U dětí je to zejména oblast hýždí, aby v případě tvorby jizev byly tyto co nejméně viditelné. Transplantát v indikovaných případech síťujeme ve speciálním zařízení (Mesh), abychom mohli pokrýt větší plochu. Otvory v transplantátu umožňují odtok krve a sekretů z rány. Nekomplikované přihojení transplantátu trvá zpravidla 5–10 dní.
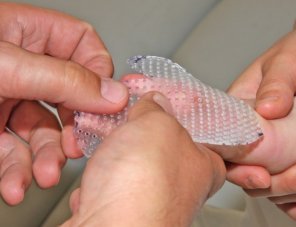
Po dohojení (úplném uzavření rány) začínáme se sprchováním, tlakovými masážemi a rehabilitací. Dítěti jsou v závislosti na místě, kde byla kůže transplantována, zhotoveny elastické návleky (obr. 12) nebo termoplastové dlahy (obr. 13, 14), které slouží ke zlepšení estetického výsledku hojení, funkčnosti postižené části těla, zmírnění otoku a předcházení zvedání jizev nad úroveň kůže. Hluboké popáleniny zanechávají následky nejen v podobě jizev, ale i psychických traumat, proto je důležitá také rehabilitace psychosociální.
Obr. 12 vlevo: Na míru zhotovený elastický návlek - - - Obr. 13 uprostřed: Zhotovování termoplastové dlahy - - - Obr. 14 vpravo: Zhotovování termoplastové dlahy
Trvalé následky popálenin
Povrchní popáleniny – I. a II. A stupeň
Povrchní popáleniny většinou nezanechávají následky. Zhojená plocha je růžová, ale časem bledne. Důležité je předcházet mechanickému poškození zhojené kůže (poškrábání, odření), nevystavovat ji přímému sluníčku, při pobytu venku použít na plochy ochranný krém s UV filtrem 50. Vhodné je i průdušné bavlněné oblečení a promazávání kůže lehkým hydratačním krémem s minimálním obsahem chemických látek. Pacientům většinou doporučujeme kalciovou mast, která je v lékárnách dostupná bez receptu.
Středně hluboké popáleniny – II. B stupeň
Co bylo řečeno u povrchních popálenin, platí v značné míře i o středně hlubokém stupni. Prohloubení na hlubší variantu II. stupně je však vždy spojeno s trvalou stopou po úraze. Jaká bude výsledná jizva, to závisí na mechanismu úrazu, typu eventuální infekce, která prohloubení plochy způsobila, délce jejího trvání a na době, která uplyne od úrazu ke zhojení.
Hluboké popáleniny – III. stupeň
Hluboké popáleniny se spontánně nezhojí. Je nutná včasná chirurgická terapie s transplantací kůže. Pokud používáme síťované transplantáty, je po zhojení struktura sítě vidět. Plochy zhojené spontánně i operačně jsou po určitou dobu červeně zbarvené a vnímavé vůči slunečnímu záření. Děti mají také sklon k hypertrofickému hojení. Jde o excesivní (nadměrnou) tkáňovou odpověď na termický (tepelný) úraz, charakterizovanou nadměrným růstem fibroblastů (druh vazivové buňky) s nadprodukcí kolagenu.
Hypertrofická jizva na rozdíl od keloidní jizvy nepřerůstá okraj původní léze, časem se oplošťuje, vzniká do měsíce od úrazu a lépe reaguje na intenzivní rehabilitaci. Ta spočívá v tlakových masážích a aplikaci elastických návleků. Obě metody mají vliv na remodealci kolagenu a rozrušování nežádoucích vazivových pruhů.
Vážná a častá komplikace: omezení pohybu kvůli jizvě
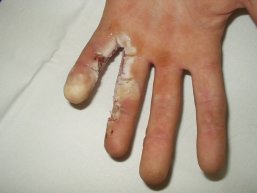
Kontraktury (obr. 15) neboli omezení pohybu v důsledku jizevnaté tkáně jsou velice nežádoucí, avšak ne zřídkavou komplikací popálenin. Vznikají v průběhu vyzrávání jizev, většinou až po propuštění pacienta do domácí péče. Jejich vzniku se někdy nedá předejít ani intenzivní komplexní rehabilitací. Mohou způsobovat bolesti, pocit tahu, omezení hybnosti a funkčnosti postižené části těla.
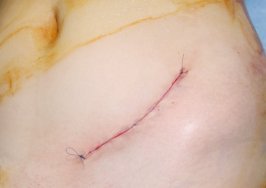
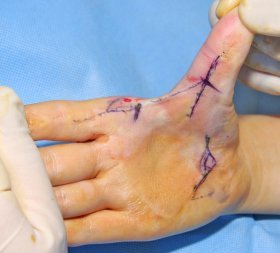
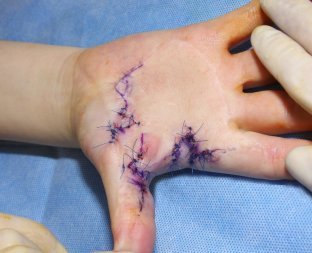
Terapií je intenzivní rehabilitace. Pokud nemá efekt, je nutné chirurgické řešení. To probíhá jako dopředu plánovaná operace a pozůstává z vyříznutí jizevnaté tkáně a všití zdravé kůže odebrané z oblasti podbřišku na místo vzniklého defektu (obr. 16, 17, 18). V závislosti na charakteru a lokalizaci kontraktury je někdy možné provést takzvanou Z-plastiku, což zjednodušeně znamená udělat několik strategických nářezů jizvy ve tvaru písmene Z. Jednotlivé nářezy uvolní nežádoucí tah, který jizva způsobuje (obr. 19, 20). U dětí předškolního věku je možné operaci odložit do začátku školní docházky, pokud potíže způsobené kontrakturou dítě v běžném životě neomezují výrazně.
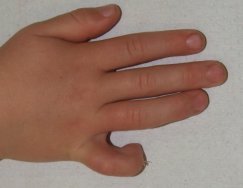
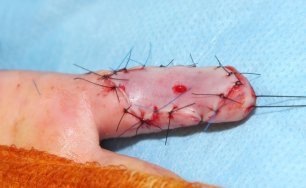
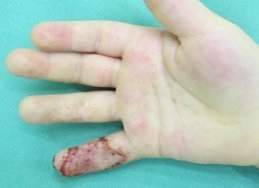
 Obr. 15 vlevo nahoře: Flekční kontraktura 5. prstu - - - Obr. 16 uprostřed nahoře: Vyříznutí jizvy a všití transplantátu - - - Obr. 17 vpravo nahoře: Přihojený transplantát - - - Obr. 18 vlevo dole: Místo odběru štěpu z podbřišku
Obr. 15 vlevo nahoře: Flekční kontraktura 5. prstu - - - Obr. 16 uprostřed nahoře: Vyříznutí jizvy a všití transplantátu - - - Obr. 17 vpravo nahoře: Přihojený transplantát - - - Obr. 18 vlevo dole: Místo odběru štěpu z podbřišku
Obr. 19 vlevo: Vyznačení jizev, které je nutné přerušit - - - Obr. 20 vpravo: Výsledek po operaci
Závěrem
V průběhu léčby je nutná úzká spolupráce s rodinou dítěte. Při hospitalizaci je nezbytná pomoc při zajišťování výživy dítěte, psychická podpora, nácvik rehabilitace. Ze strany rodičů je velice důležitá vytrvalost a trpělivost – hojení popálenin i následných jizev je proces náročný, dlouhodobý a výsledky nejsou znát okamžitě. Popáleninový úraz a jeho léčba tedy nepředstavují zátěž jenom pro pacienta, ale i pro jeho okolí. Hlavním cílem zdravotníků je dosáhnout zhojení dítěte s minimálními následky.
Zvážíme-li zátěž, kterou představuje popáleninový úraz pro pacienta z pohledu medicínského, ale též z hlediska jeho dopadů sociálních a ekonomických, je důležité věnovat zvýšenou pozornost prevenci těchto úrazů.
Fotografie poskytla Klinika popáleninové medicíny Fakultní nemocnice Královské Vinohrady v Praze.
Kde popálenému dítěti pomohou
- Klinika popáleninové medicíny Fakultní nemocnice Královské Vinohrady v Praze
- Popáleninové centrum Fakultní nemocnice Ostrava
- Klinika popálenin a rekonstrukční chirurgie Fakultní nemocnice Brno
- Bolí to (nezisková organizace pomáhající dětem vyrovnat se s následky popálenin)
Zaujal Vás článek a chcete pravidelně dostávat informace o nových příspěvcích? Přihlaste se k odběru newsletteru a sledujte nás na facebooku.
Odebírat newsletter Sledovat na Facebooku
![]() Související literaturu najdete v naší Odborné knihovně.
Související literaturu najdete v naší Odborné knihovně.
Pomohly vám informace v tomto článku?









![Dvojice ve výskoku u moře [fotografka Jill Wellington] Dvojice ve výskoku u moře [fotografka Jill Wellington]](/sites/default/files/styles/article/public/2021-01/xN101,P20-,P20Normalni.png,qitok=4Q65_kVq.pagespeed.ic.mDo6qGwQ1z.jpg)

![Otec odnášející plačícího chlapce [fotograf Ba Phi] Otec odnášející plačícího chlapce [fotograf Ba Phi]](/sites/default/files/styles/article/public/2021-01/xN426,P20-,P20Chovani.png,qh=75cfb11c,aitok=mSNRbWfv.pagespeed.ic.7hHuuLCGq1.jpg)
![Děti s knihami na hlavách [fotografka Olia Danilevich] Děti s knihami na hlavách [fotografka Olia Danilevich]](/sites/default/files/styles/article/public/2021-01/xN573,P20-,P20Geny.png,qitok=CuTkewv_.pagespeed.ic.9KXLjHrm90.jpg)



![Silvestrovský ohňostroj [fotografka Anna Louise] Silvestrovský ohňostroj [fotografka Anna Louise]](/sites/default/files/styles/article/public/2021-01/xN549,P20-,P20Silvestr.png,qitok=8M08QH6J.pagespeed.ic.HzTAm5Pzq1.jpg)
![Dívka ve výskoku [fotograf Mantas Hesthaven] Dívka ve výskoku [fotograf Mantas Hesthaven]](/sites/default/files/styles/article/public/2021-01/xN100,P20-,P20Tvurci.png,qitok=S2UcbSVg.pagespeed.ic.emyWu-HoOl.jpg)
