- Domů
- Zdravotní problémy dítěte
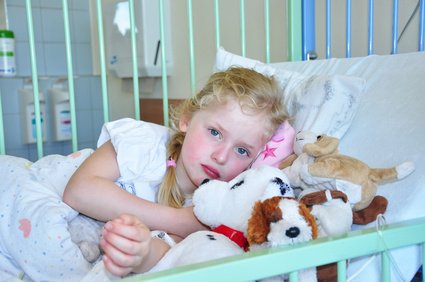
- Paliativní péče o děti
- Tabu v oblasti paliativní péče je třeba odbourávat
Tabu v oblasti paliativní péče je třeba odbourávat
Autor/ka: MUDr. Mahulena Mojžíšová
Datum publikace: 08. 11. 2016, Aktualizováno: 16. 10. 2023
Obsah článku:
- Rozdíly jsou ve spektru a rozložení diagnóz
- Děti: Delší průměrná potřeba paliativní péče
- Dostupnost paliativní péče v domácím prostředí je téměř nulová
- Cíl? Odstranit tabu v oblasti paliativní péče
Obecný význam slova paliativní je zmírňující obtíže, ale neodstraňující jejich příčinu. Existují různé definice paliativní péče, obecná definice dle WHO, definice dle EAPC (Europian Assotiation for Palliative Care), podle které tato představuje aktivní celkovou péči o pacienta, jehož onemocnění neodpovídá na kurativní léčbu. Zásadně důležité je mírnění bolesti a dalších příznaků a sociálních, psychologických a duchovních problémů.
V jistém smyslu nabízí paliativní péče nejzákladnější koncepci péče – péči zaměřenou na naplnění pacientových potřeb, a to bez ohledu na místo, kde pacient pobývá, ať doma, nebo v nemocnici. Usiluje o zachování maximální možné kvality života až do smrti. V oblasti dětské paliativní péče se opíráme o definici WHO z roku 1998, která říká, že se jedná o aktivní komplexní péči o somatickou, psychickou a spirituální dimenzi nemocného dítěte zahrnující též podporu rodiny. Tato péče začíná v okamžiku stanovení diagnózy a pokračuje bez ohledu na to, zda je dítěti zároveň poskytována léčba zaměřená na diagnostikované onemocnění.
Poskytovatelé paliativní péče musí vyhodnocovat a mírnit fyzické, psychické a sociální strádání nemocného dítěte. Efektivní paliativní péče vyžaduje široký multidisciplinární přístup, který začleňuje rodinu dítěte a využívá také dostupných komunitních zdrojů, tato péče může být realizována i s limitovanými prostředky. Paliativní péče může být poskytována na všech úrovních zdravotní péče i v domácím prostředí dítěte. Tolik k platným definicím paliativní péče. Ať už si vyberete tu či onu, jako červená nit je v nich důraz kladený na její komplexnost a dostupnost nejen pro pacienta, ale i jeho rodinu.
Související články a videa na portálu Šance Dětem:
Dětský strach ze srmti vychází ze strachu z opuštění, samoty a izolace
Nebojme se mluvit o dětské paliativní péči
S psycholožkou Janou Víchovou o umírání dětí. Ale i tak trochu jinak
Rozdíly jsou ve spektru a rozložení diagnóz
Kromě specifik, které vyplývají z péče o dětského pacienta obecně, spočívá hlavní rozdíl zejména ve spektru a rozložení diagnóz vyžadujících paliativní péči. Zatímco u dospělé populace se jedná převážně o onkologické pacienty (cca 75-80%), u dětí tvoří tato onemocnění pouhých 20%. V dětské populaci je větší různorodost stavů vyžadujících paliativní péči a podstatně vyšší podíl nenádorových diagnóz.
V širším kontextu vyžadují paliativní péči dvě skupiny dětí. Ty, které mají život limitující onemocnění, tedy stav, kdy je předčasné úmrtí obvyklé (některé svalové dystrofie, spinální muskulární atrofie (SMA), degenerativní onemocnění CNS, dědičné poruchy metabolismu), dále pak ty, které mají život ohrožující onemocnění, tedy stav, kdy je vysoká pravděpodobnost předčasného úmrtí v důsledku těžké nemoci (onkologické dg, intenzivní péče po vážném úrazu CNS…). Dětské pacienty s život ohrožujícím či limitujícím onemocněním můžeme přesněji rozdělit do čtyř skupin podle možností kurativní léčby, ovlivnění základního onemocnění a rychlosti jeho progrese. Přesná kategorizace však není vůbec jednoduchá a příklady onemocnění uvedené u jednotlivých skupin nejsou zcela výlučné. Diagnóza je pouze částí celého procesu, závažnost samotného onemocnění, jeho průběh a komplikace mají zcela zásadní vliv na potřeby dítěte a jeho rodiny v paliativní péči.
Do první skupiny patří děti s diagnózami, které život ohrožují, u kterých je kurativní léčba možná, ale nemusí být úspěšná, dostupnost paliativní péče je zde nutná souběžně s kurativní léčbou a/nebo v případě, že tato nevede k úspěchu. Při dosažení dlouhodobé remise není pokračování paliativní péče nutné. Do této kategorie patří zejména skupina dětí s onkologickými onemocněními, dále děti se selháním srdce, jater či ledvin.
Do druhé skupiny řadíme děti s diagnózami, kdy je předčasná smrt nevyhnutelná, ale předchází jí dlouhá období velmi intenzivní léčby, jejímž cílem je prodloužení života a umožnění účasti v běžných činnostech - např. děti s cystickou fibrózou, Duchenovou muskulární dystrofií.
Do třetí skupiny patří děti, které mají progresivní onemocnění bez možnosti kurativní léčby, zde je léčba výhradně paliativní, ale zcela běžně může běžně trvat mnoho let - např. děti se svalovými dystrofiemi, neurodegenerativními onemocněními, s některými dědičnými poruchami metabolismu.
Do čtvrté skupiny řadíme děti, které jsou v nezvratném, nicméně neprogresivním stavu s velmi komplexními zdravotními problémy, které vedou ke komplikacím a velké pravděpodobnosti předčasného úmrtí – např. děti se závažně probíhající epilepsií, s těžkým posthypoxickým postižením CNS - závažná forma DMO, s postižením po závažném traumatu mozku nebo míchy.
Děti: Delší průměrná potřeba paliativní péče
V dětském věku tedy existuje celá řada onemocnění, u kterých může být prognóza přežití i v řádu mnoha let a lze ji jen velmi těžko předpovídat. Oproti dospělé populaci je proto delší průměrná potřeba paliativní péče, samotné potřeby paliativní péče mohou být v porovnání s dospělou populací odlišné.
Během posledních let proběhlo v Evropě několik národních průzkumů k identifikaci potřeb dětské paliativní péče. Tyto průzkumy poskytly důležité informace týkající se úmrtnosti a místa úmrtí a identifikovaly konkrétní potřeby dětí a rodin, pečovatelů a poskytovatelů paliativní péče. Výsledky provedených průzkumů byly překvapivě shodné.
Z výzkumů vyplývá, že potřeby dětí s život limitujícím či život ohrožujícím onemocněním jsou shodné po celé Evropě. K uspokojení těchto potřeba je nutný ucelený a integrativní přístup multiprofesního týmu. Základním bodem výsledků všech výzkumů je, že děti často preferují pobyt doma a rodiny obvykle chtějí mít děti v době průběhu onemocnění a umírání v domácím prostředí. Deset základních bodů charakterizujících potřeby dětí v paliativní péči shrnuje Charta práv dítěte s život limitujícím a život ohrožujícím onemocněním – dokument ICPCN (International Children´s Palliative Care Network).
Žádná evropská země dosud nemá národní databázi všech dětí s život limitujícím či ohrožujícím onemocněním. Incidence život ohrožujícího či život limitujícího onemocnění se odhaduje na 10/10.000 dětí ročně. Velká Británie udává 1,2/10.000 dětí ve věkovém rozmezí 0-19let a Irsko 3,6/10.000 dětí ve věkovém rozmezí 0-18let. Četnost těchto onemocnění mohla být v dřívějších průzkumech podhodnocena. Jak již bylo uvedeno výše, tak z výzkumů vyplývá, že potřeby dětí s život limitujícím či život ohrožujícím onemocněním jsou shodné po celé Evropě.
V ČR sice chybí dostatek empirických dat o počtu potřebných dětí a dostupnosti dětské paliativní péče, nicméně z našich osobních zkušeností vyplývá, že podmínky, které by rodinám umožnily mít dítě s život omezujícím či ohrožujícím onemocněním v průběhu onemocnění a umírání v domácí péči jsou nedostačující. Dostupnost služeb obvykle závisí na místě bydliště a na druhu onemocnění. U dětí s onkologickým onemocněním jsou služby zpravidla lépe dostupné v rámci komplexních onkologických center v Praze a Brně, než u dětí s jiným život zkracujícím či život ohrožujícím onemocněním. Rodina s dítětem v paliativní péči má tak především v terminálním období nemoci velmi omezenou dostupnost zdravotních a sociálních služeb v rámci svého komunitního prostředí.
Neexistují nemocniční paliativní týmy, které by pacienty a jejich rodiny připravily na předání do domácí péče. Odborné vzdělání zdravotníků v paliativní péči je minimální, komunikační schopnosti personálu jsou limitovány vlastní nejistotou z důvodu nedostatečné připravenosti
Komunikace mezi profesionály, kteří poskytují péči dětem s život zkracujícím či ohrožujícím onemocněním, je stále nedostatečná, je nutné se zaměřit na její zlepšení, a to především s ohledem na kontinuitu péče o dítě a podporu rodiny (a to v širším významu, tedy např. včetně sourozenců). Nezbytné odlehčující pobytové služby jsou stále nedostačující. Chybí terénní pracovníci, praktičtí pediatři nejsou v oblasti paliativní medicíny školeni. Nemoc i smrt dětí je ve společnosti tabuizována, rodiny se často dostávají do sociální izolace.
Dostupnost paliativní péče v domácím prostředí je téměř nulová
Dostupnost paliativní péče obvykle závisí na místě bydliště dítěte a na druhu onemocnění. Jak již bylo zmíněno výše, u dětí s onkologickým onemocněním jsou služby zpravidla lépe dostupné v rámci komplexních onkologických center zejména v Praze a v Brně. Co se týká neonkologických diagnóz, kterých je však v dětské populaci podstatně více, chybí možnost komplexní paliativní péče jak v samotných zdravotnických zařízeních, tak i mimo ně.
Dostupnost paliativní péče v domácím prostředí je ve většině krajů ČR pro většinu potřebných dětí téměř nulová. V Praze pediatrickou paliativní péči v domácím prostředí zajišťuje mobilní hospic Cesta domů, který v roce 2014 představil svůj pilotní program pro tuto skupinu pacientů a koncem téhož roku přijal do péče svého prvního pediatrického pacienta. V průběhu následujících dvou až tří let bude usilovat o rozšíření registrace pro dětské pacienty na území celého Středočeského kraje. V Ostravě s částí moravskoslezského kraje nabízí od roku 2011 tuto službu mobilní hospic Ondrášek. V Jihomoravském kraji nabízí od roku 2009 domácí paliativní péči pro onkologické dětské pacienty prostřednictvím Kliniky dětské onkologie dětské fakultní nemocnice v Brně MUDr. Petr Lokaj se svým týmem, v posledních dvou letech tuto péči poskytuje i dětem s neonkologickými onemocněními. Specifickou formu podpory rodinám takto nemocných dětí nabízí od roku 1991 i Nadační fond Klíček.
Související články na portálu Šance Dětem:
Nevyléčitelné onemocnění u dítěte
Nejčastější symptomy v terminální fázi onemocnění
Od jakého věku by se s dětmi mělo hovorřit o smrti?
Cíl? Odstranit tabu v oblasti paliativní péče
Dětskou paliativní péči se V České republice daří systémově rozvíjet zejména v posledních dvou letech. Na podzim 2014 se konala první konference týkající dětské paliativní péče v Praze. Na podzim 2015 byla založena po několikaměsíčním jednání řady odborníků všech dotčených profesí Pracovní skupina pro dětskou paliativní péči, která byla v závěru téhož roku přijata do České společnosti pro paliativní medicínu ČLS JEP. V průběhu dalších měsíců získala Pracovní skupina podporu řady lékařských i nelékařských odborných společností a také důležitou podporu Ministerstva zdravotnictví ČR. K tomu, aby bylo možné do budoucna péči dále rozvíjet, je potřeba získat přesnější data o počtech dětí a jejich diagnózách, které by péči potřebovaly, a také o tom, kde se tito pacienti nyní nacházejí. Na základě těchto dat budeme moci lépe identifikovat potřeby dětské paliativní péče v České republice. Bude také třeba vytvořit standardy dětské paliativní péče. Velmi důležité je navíc s problematikou seznamovat laickou i odbornou veřejnost a podpořit poskytovatele dětské paliativní péče. Za stěžejní též patří zajištění odborného vzdělávání. Pro poskytování kvalitních služeb na všech úrovních (zdravotní, psychologické, sociální i dobrovolnické) je velmi žádoucí zohlednění oboru paliativní péče ve vzdělávacích programech a kurzech, které absolvují poskytovatelé dětské paliativní péče. V důsledku to přinese detabuizaci oboru napříč celým profesním spektrem, což následně povede k nárůstu počtu profesionálů s dovedností komunikace v této oblasti péče.
V nejbližších měsících už má Pracovní skupina naplánovanou celou řadu aktivit. Na začátku letošního prosince se bude konat druhá konference dětské paliativní péče v Praze, zahájena pak byla také spolupráce s praktickými dětskými lékaři, s nimiž jsou na příští rok naplánovány společné akce. Tolik velmi stručně k činnosti Pracovní skupiny pro dětskou paliativní péči.
Paliativní péče by měla být nedílnou součástí moderní medicíny, protože přes všechny její pokroky existuje i v dětském věku celá řada onemocnění, která vyléčit neumíme, jejichž průběh neumíme zastavit. A je jedno, jedná-li se o dospělého či dětského pacienta. A v tento okamžik by stejně smysluplné jako léčit, mělo být naše veškeré snažení mírnit obtíže spojené s nevyléčitelným onemocněním a umožnit tak důstojné umíránív kruhu nejbližších ať už domácím prostředí či mimo něj.
Zaujal Vás článek a chcete pravidelně dostávat informace o nových příspěvcích? Přihlaste se k odběru newsletteru a sledujte nás na facebooku.
Odebírat newsletter Sledovat na Facebooku
Související literaturu k tématu najdete v naší Odborné knihovně.
Pomohly vám informace v tomto článku?











![Dvojice ve výskoku u moře [fotografka Jill Wellington] Dvojice ve výskoku u moře [fotografka Jill Wellington]](/sites/default/files/styles/article/public/2021-01/xN101,P20-,P20Normalni.png,qitok=4Q65_kVq.pagespeed.ic.mDo6qGwQ1z.jpg)

![Otec odnášející plačícího chlapce [fotograf Ba Phi] Otec odnášející plačícího chlapce [fotograf Ba Phi]](/sites/default/files/styles/article/public/2021-01/xN426,P20-,P20Chovani.png,qh=75cfb11c,aitok=mSNRbWfv.pagespeed.ic.7hHuuLCGq1.jpg)
![Děti s knihami na hlavách [fotografka Olia Danilevich] Děti s knihami na hlavách [fotografka Olia Danilevich]](/sites/default/files/styles/article/public/2021-01/xN573,P20-,P20Geny.png,qitok=CuTkewv_.pagespeed.ic.9KXLjHrm90.jpg)




![Dívka ve výskoku [fotograf Mantas Hesthaven] Dívka ve výskoku [fotograf Mantas Hesthaven]](/sites/default/files/styles/article/public/2021-01/xN100,P20-,P20Tvurci.png,qitok=S2UcbSVg.pagespeed.ic.emyWu-HoOl.jpg)
