- Domů
- Zdravotní problémy dítěte
- Úrazy u dětí
- Plastická chirurgie u dětí
Plastická chirurgie u dětí
Autor/ka: Redakce portálu Šance Dětem
Datum publikace: 18. 08. 2017, Aktualizováno: 24. 03. 2023
Plastická chirurgie u dětí zahrnuje léčbu vrozených vývojových vad, zejména obličeje a končetin, chirurgickou léčbu tumorů kůže a měkkých tkání včetně rozsáhlých pigmentových névů. Dále se zabývá řešením úrazů obličeje a končetin a jejich poúrazovými stavy.
Obsah článku:
- Rozštěpy rtu, čelisti a patra
- Vrozené vady boltce
- Hypoplazie boltce
- Vrozené vady ruky
- Polydaktylie /nadpočetné prsty ruky/
- Syndaktylie
- Symbrachydaktylie
- Vrozená hypoplazie palce
- Amniotické zaškrceniny
- Vrozený lupavý palec
- Tumory měkkých tkání
- Hemangiomy
- Dermoidní cysty
- Pigmentové névy
- Pokousání psem
- Replantační chirurgie u dětí
Rozštěpy rtu, čelisti a patra
Nejčastější vrozenou vývojovou vadou obličeje jsou rozštěpy rtu, čelisti a patra. Pokud rozštěp obsahuje všechny tyto tři součásti mluvíme o rozštěpu celkovém, jednostranném nebo oboustranném.
Cílem léčby je tvarová i funkční úprava. Léčba je multidisciplinární. Na komplexní léčbě se podílí plastický chirurg, stomatolog, ortodontista, maxilofaciální chirurg, protetik, foniatr, logoped a otolaryngolog. Léčba probíhá od narození až do rané dospělosti, protože na vrozený defekt navazuje hypoplazie postižené oblasti.
Příčina vzniku rozštěpů je multifaktoriální, většinou dochází k interakci geneticky vnímavého jedince s faktory životního prostředí/ např. virové infekce, steroidy, antikonvulziva, thyreoidní dysfunkce s medikací u matky dítěte/. Incidence rozštěpů je 1:700 živě narozených dětí a u 30 % dětí s rozštěpem se vyskytují přidružené vady.
Pro stanovení diagnosy je postačující klinické vyšetření plastickým chirurgem. U submukózního rozštěpu patra je vhodné vyšetření foniatrem, u rozštěpů patra vyšetření otorinolaryngologem pro časté přidružené postižení středouší - otitis media secretorica.
Operace rozštěpu rtu se provádí obvykle ve 3 měsících věku dítěte. V ČR je nyní trend operovat tuto vadu v neonatálním období. Současně je však stále diskutována zátěž novorozence celkovou anestezií („neurotoxicita celkové anestezie"). Pokud se nejedná o život zachraňující výkon, jsou operace v celkové anestezii v řadě zemí spíše odkládány.
Předpoklad méně viditelných jizev u těchto operací nebyl potvrzen. Jde především o pozitivní psychologický efekt pro rodiče.
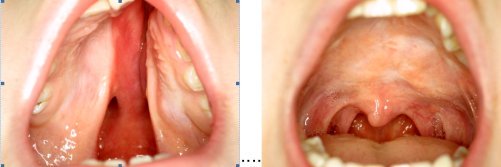
Rozštěp patra se vyskytuje v rámci celkového rozštěpu nebo izolovaně, často jako součást syndromů /Pierre-Robin sequence, Apertův syndrom, velokardiofaciální syndrom/. Operace patra se provádějí od 9. měsíce věku dítěte.
Submukózní rozštěpy patra jsou většinou diagnostikovány později, až s rozvojem řeči, která bývá hůře srozumitelná, tzv. samohlásková. I zde je třeba operaci patra provést co nejdříve, ideálně do 2 let věku dítěte, aby nedošlo k zafixování špatných řečových návyků dítěte. Po všech operacích rozštěpu patra indikujeme logopedickou péči a trénink svalů patra doma/ pití brčkem, foukání brčkem do vody, bublifuk/. Den před operací patra je pacient vyšetřen otolaryngologem, který posoudí nutnost zavedení gromet /tympanostomie/ k ventilaci středního ucha. V jedné operaci se tak provedou dva výkony - operace patra a tympanostomie. V případech, kdy se po operaci patra objeví velofaryngeální nedostatečnost - průnik vzduchu do nosu při řeči - je indikováno prodloužení patra. To se provádí buď dvojitou reverzní Z plastikou přímo na měkkém patře nebo pomocí laloku, který spojuje měkké patro s protilehlou stěnou laryngu.
U celkových rozštěpů a rozštěpů rtu a čelisti se ve většině případů provádí kolem 8. roku věku dítěte rekonstrukce alveolárního výběžku horní čelisti pomocí spongiózní kosti v závislosti na indikaci ortodontisty. Při operaci se vyplňuje defekt v čelisti / alveolu/ drobnými kousky spongiózní kosti odebranými v oblasti lopaty kosti kyčelní. Doplněná kost slouží jako vodič pro prořezávající zuby, nejčastěji špičák.
Po ukončení růstu /18-20 let/ se u závažných hypoplazií maxily provádějí ortognátní operace. Velmi často se hypoplazie projeví poruchou skusu. Při operaci jde o vysunutí horní čelisti s denticí tak, aby horní řezáky přesahovaly při skusu přes dolní. Nutná je předoperační ortodontická příprava, telerentgenové snímky, 3D CT snímky, fotografie a zubní modely. V rané dospělosti se ještě na podohodě s pacientem provádějí korekční operace rtu a nosu. Všechny operace jsou hrazeny z veřejného zdravotního pojištění.
Před každou operací požadujeme předoperační vyšetření pediatrem včetně laboratorních výsledků. Na operaci musí jít dítě zcela zdravé a je vhodná rekonvalescence po onemocněních / týden po rýmě, 2 týdny po horečnatém onemocnění/. Je to proto, aby operace i pooperační průběh dítě zvládlo bez větších problémů a rané plochy se rychle zhojily.
Dítě je po operaci uloženo na JIPu po dobu 1-2 dnů, jsou mu podávány léky na tlumení bolestí, antibiotika a infuze, protože ihned po operaci musí být příjem tekutin doplňován infuzní terapií. Jídlo je zpočátku tekuté a po několika dnech kašovité. Standartní délka pobytu v nemocnici po operacích se pohybuje mezi 4-7 dny. Po všech typech operací se doporučuje fyzické šetření 4-6 týdnů. Nástup do školy je po rekonstrukci alveolárního výběžku po 3-4 týdnech, po ortognátních operacích za 6-8 týdnů.
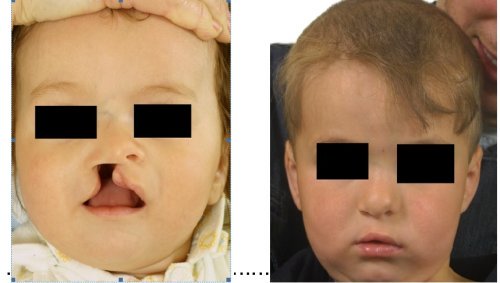
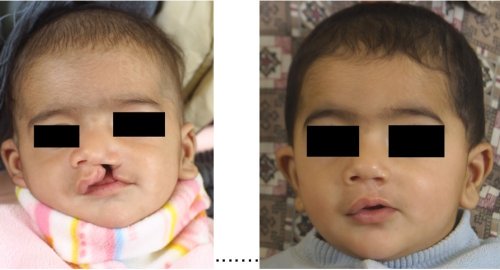
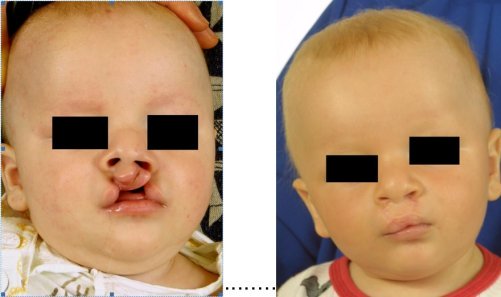
Celkový pravostranný rozštěp - před a po operaci
Celkový levostranný rozštěp před a po operaci
Celkový oboustranný rozštěp - před a po operaci
Rozštěp patra - před a po operaci
Vrozené vady boltce
Mezi další vrozené vady obličeje patří odstáté boltce a hypoplazie boltce (nedostatečné vyvinutí boltce). Ušní boltce vytváří spolu s nosem, ústy a očima celkový estetický dojem a jsou součástí vnímání vlastního vzhledu obličeje. Jedná se o poměrně složitý strukturovaný orgán. Vlastní vnímání odchylky od normy je velmi individuální, jinak vnímají tvar ušních boltců a případnou odchylku dívky a ženy, jinak muži.
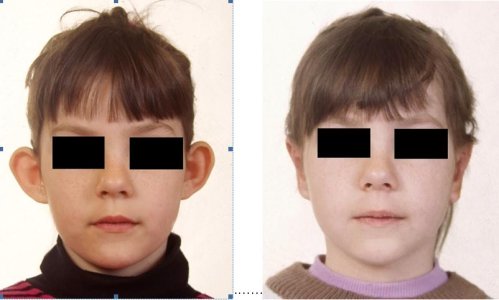
Odstáté boltce jsou jednou z nejčastějších vrozených vad boltce. Normálně utvářený boltec má úpon horního okraje ve výši očního koutku a horní okraj boltce je ve stejné úrovni jako obočí. Boltec odstupuje v úhlu 20-30 stupňů a má dobře tvarovaný reliéf. Vady jsou nejčastěji charakterizovány velikostními a tvarovými změnami, nebo změnami v postavení ušních boltců.
Operace odstátých boltců /otoplastika/ se nejčastěji provádí v dětském věku. Optimálním věkem pro operační řešení je věk mezi 7-10.rokem, kdy je možné otoplastiku provést v lokální anestezii. Důležitým faktorem, který přivádí rodiče spolu s dětským pacientem ke konzultaci je reakce okolí, kdy dětský pacient může být v kolektivu vystaven posměchu. Často k nám dětští pacienti přicházejí v období před školní docházkou. V této době je možné otoplastiku provést většinou jen za cenu celkové anestezie. Pokud pacienti otoplastiku chtějí, probíhá operace i pooperační období bez problémů. Do 10. roku věku je provedení operačního výkonu hrazeno z prostředků zdravotního pojištění.
Vše začíná vstupní konzultaci na dětské ambulanci Kliniky plastické chirurgie, kdy je posouzen lokální nález a celkový stav. V rámci předoperační přípravy pacient absolvuje předoperační vyšetření. Před výkonem doporučujeme umýt vlasy, ale rozhodně není třeba vlasy nijak stříhat nebo vyholovat! Před vlastním provedením zákroku je možno podat léky ke snížení strachu z operačního výkonu. Při operaci jsou boltce znecitlivěny místním anestetikem a v oblasti na zadní straně boltce je vyťatý srpek kůže, následně je změkčena a modelována chrupavka do požadovaného tvaru a boltec je fixován ve vhodném postavení.
Získání postavení a tvaru boltce může být docíleno i odstraněním části chrupavky v oblasti konchy. Operační rána v oblasti za boltcem je ošetřena stehy a tvar boltce je podpořen tzv. modelačními stehy. Tyto stehy na boltcích zůstávají po dobu 14 dnů. V pooperačním období podáváme analgetika - léky proti bolesti a doporučujeme měkkou stravu, tak aby nebyla namáhána operovaná oblast a spaní s vyšší pozicí hlavy.
První převaz je prováděn 1. pooperační den a pokud je vše v pořádku, je pacient propuštěn do domácího léčení. V průběhu následujících 14 dnů pacient dochází pravidelně na převazy. Operovaná oblast zůstává po celou dobu zavázaná. Po 14 dnech od operačního výkonu odstraňujeme modelační stehy a stehy z oblasti za boltcem. Po odstranění stehů doporučujeme nosit kompresní čelenku a vynechání sportovních aktivit po dobu 4 týdnů. V rámci rekonvalescence je důležitá i vlastní péče o boltce - důsledná hygiena a promašťování jizev.
Odstáté boltce - před a po operaci
Hypoplazie boltce
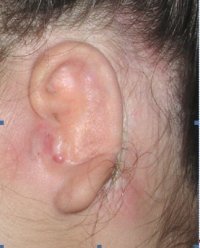
Ušní boltce se vyvíjí mezi 4.-12. týdnem intrauterinního vývoje a v tomto období může dojít ke vzniku nejrůznějších odchylek. Mezi nejtěžší formy poruchy vývoje patří mikrocie - vrozeně zmenšený a deformovaný boltec a anocie - naprosté chybění boltce na základě jeho nevyvinutí.
Velmi často jsou tyto vady spojeny s poruchou vývoje středního ucha, sluch je v takových případech realizován kostním vedením.
Mikrocie a anocie se objevuje v populaci v poměru 1: 6000 narozených dětí, častěji se tato vrozená vada vyskytuje u chlapců a je častější postižení pravé strany. Vada se v nejtěžších případech může vyskytovat i oboustranně. Vrozené vývojové vady ucha jsou dědičné, a to dominantním typem dědičnosti. V některých případech se deformity boltců mohou vyskytovat v rámci syndromů postihujících orofaciální oblast.
Poměrně často nacházíme u pacientů s deformitou boltce hypoplazii dolní čelisti v nejrůznějších stupních od pouhého zmenšení, po výrazně menší polovinu dolní čelisti na straně postižení s chyběním čelistního kloubu a závažnou poruchou skusu. U těchto pacientů je nutná spolupráce s ortodontistou a stomatochirurgem.
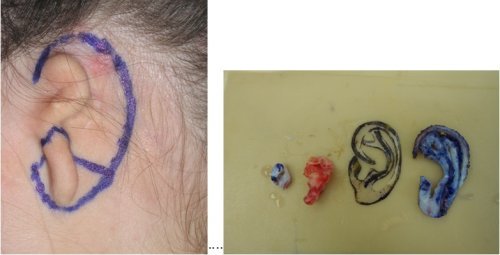
Nejčastěji u úplného chybění ušního boltce nalézáme vertikálně orientovaný rudiment, který obsahuje deformovanou chrupavku. Rekonstrukci ušního boltce indikujeme u pacientů po 10 roku věku, kdy je dostatečně vyvinutá chrupavka žeber, která je nutná k výkonu. Samotná rekonstrukce boltce je etapový výkon-proces se skládá z několika na sebe navazujících operací.
V první fázi je z oblasti chrupavčitého spojení 6.-8.žebra získána dostatečně kvalitní chrupavka, která je vymodelována do požadovaného tvaru. V rámci předoperační přípravy je vytvořena šablona na podkladě tvaru zdravého boltce a tato šablona následně slouží při operaci k získání odpovídajícího tvaru chrupavky. Chrupavčitá „kostra" budoucího boltce je vložena do jakési kožní kapsy na místě původního rudimentu. Při jejím umisťování je třeba respektovat antropometrické parametry výšky a postavení boltce. Ve druhé době je třeba vytvořit u rekonstruovaného boltce záušní prostor. Tento nejčastěji vytváříme vložením kožního štěpu do oblasti záuší, případně formou fasciálního laloku získaného z temporální krajiny.Ve třetí fázi jsou korigovány případně deformity přední strany boltce anebo ušního lalůčku.
Alternativou při rekonstrukci boltce je užití materiálu MEDPOR. Tento syntetický porézní materiál nahrazuje užití vlastní chrupavky jako kostry pro budou boltec. Vzhledem k faktu, že tento materiál je oproti vlastní chrupavce výrazně tuhý, nelze jej vkládat pouze do kožní kapsy, ale jeho implantace je spojená s nutností užití laloku z temporální oblasti, do které je tento materiál obalen. Tím je minimalizováno riziko protruze implantátu v pozdější době.
Jako poslední možnost rekonstrukce boltce je možnost užití epitezy. Jedná se o nechirurgickou metodu, kdy je podle zdravého ucha zhotoven zrcadlový obraz a je vytvořena silikonová náhrada ušního boltce. Vlastní připevnění epitézy je realizováno přes magnetické implantáty, na které se ucho „nacvakne" anebo je možno epitézu pomocí speciální hmoty nalepovat.
Rekonstrukce boltce pomocí chrupavčitého štěpu
Vrozené vady ruky
Vrozené vady ruky zahrnují úchylky ruky anatomické nebo funkční. Vada vzniká během prenatálního vývoje (4-7 týden těhotenství), je patrná hned po narození, vzácněji se projeví později. Nejčastější vady ruky jsou polydaktylie - výskyt nadpočetných článků nebo celých prstů a syndaktylie - srůsty mezi prsty. Mezi další vady ruky patří brachydaktylie /zkrácení prstů/, gigantodaktylie /zvětšení prstů/, vrozený lupavý palec, vrozené zaškrceniny a hypoplazie (nevyvinutí) palce.
S funkčními nebo anatomickými vadami ruky se rodí jeden postižený na 750 živě narozených dětí. U polydaktylie je incidence 1: 3000, u syndaktylie 1:2000 živě narozených dětí. Vrozené vady ruky jsou někdy součástí některých syndromů a anomálií /Apertův syndrom, Polandův syndrom.../
Vrozené vady ruky mohou být podmíněné geneticky nebo mohou vzniknout kombinací zevních faktorů /léky, alkohol, drogy, cytostatika, virová onemocnění/ u geneticky vnímavého jedince. Ke stanovení diagnosy je nutné vyšetření plastickým chirurgem, specialistou na chirurgii ruky. U převážné většiny vad je nutné provedení rentgenového snímku, který upřesní vadu skeletu.
Posouzení nutnosti operace u jednotlivých vad je individuální. Při rozhodování je důležitá úchopová schopnost ruky. Základním pravidlem je zlepšení funkce ruky a udržení normálního růstu. Důležité je i estetické hledisko. Optimální věk není jednoznačný, snažíme se vadu zkorigovat předtím, než jde dítě do školy.
U vady, kde se s růstem deformita zhoršuje je nutná operace časná - obvykle 6.-9. měsíc věku dítěte. U nálezů, kde vada nepůsobí poruchu růstu a vývoje je výkon vhodný okolo 3.roku věku. Všechny důležité rekonstrukce by měly být dokončeny před nástupem do školy. Operace vrozených vad ruky se provádí v celkové anestezii. K výkonu je potřeba předoperační vyšetření od spádového pediatra a u některých větších výkonů odběry krevního obrazu a srážlivosti krve.
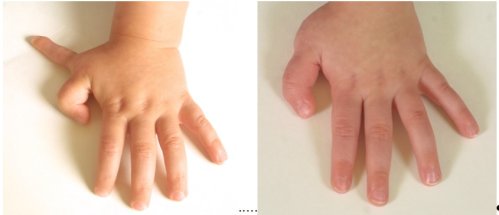
Polydaktylie /nadpočetné prsty ruky/
Spolu se syndaktylií nejčastější dědičná vada ruky. Více než funkce je porušen vzhled ruky. Nejčastěji postihuje palec a malík. Operace spočívá ve snesení nadpočetného prstu ve věku 9-12 měsíců v celkové anestezii. Nadpočetné prsty na tenké kožní stopce odstraňujeme v časném věku po narození-do 4-6 týdnů věku v lokální anestesii.
Nadpočetný palec levé ruky - před a po operaci
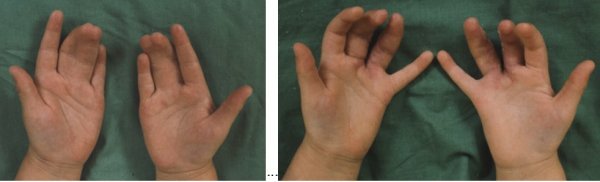
Syndaktylie
Často jsou postiženy obě ruce, dědičný výskyt u 15-40 %, jsou součástí mnoha syndromů. U syndaktylie mluvíme o měkké formě, kdy není postižen skelet a prsty jsou srostlé pouze měkkými tkáněmi. Nejčastěji se vyskytuje měkká syndaktylie mezi III. a IV. prstem . U tvrdé neboli komplexní syndaktylie je srůst i v oblasti skeletu.
Princip operačního řešení je oddělení prstů zig zag řezy a vytvoření meziprstí pomocí lalůčků z oblasti základních článků. Pokud kůže schází, doplňuje se kožními štěpy nejčastěji z podbřišku. Operace se provádí od 6. měsíce věku dítěte pokud dochází k deformaci prstů, u měkkých syndaktylií lze počkat do období po 3. roce věku dítěte.
Syndaktylie měkkých tkání III. meziprstí oboustranně - před a po operaci
Symbrachydaktylie
Jde o zkrácení prstů různého stupně společně se syndaktylií, vyskytuje se jen na jedné ruce. Prsty mohou mít hráškovitý tvar. Operace se provádí dle stupně poškození, cílem je vytvoření úchopu ruky, rozdělení srostlých článků ev. odstranění nefunkčních a překážejících hráškovitých hrbolků.
Vrozená hypoplazie palce
U vrozené hypoplazie palce rozlišujeme 5 stupňů postižení od mírného zmenšení palce až po jeho úplné chybění. Operační výkon je zaměřen na rekonstrukci úchopové funkce ruky.
Amniotické zaškrceniny
Vyskytují se zejména na prstech, ale i jinde na končetinách. Jsou orientovány kolmo na osu končetiny jako různě hluboké cirkulární rýhy. Pokud tato rýha utlačuje nervy a cévy, vznikají poruchy distálně od zaškrcení.
Operace spočívá v uvolnění cirkulárních zaškrcení, nejčastěji ve 2 etapách. Vždy se operuje jen na polovině obvodu prstu/končetiny. Pokud je ohrožená výživa prstu, provádí se časně v novorozeneckém věku, v ostatních případech dle tíže zaškrcení v kojeneckém věku. Délka výkonu je asi 30 minut.
Vrozený lupavý palec
Jde o zesílenou šlachu dlouhého ohýbače palce, šlacha při pohybech nemůže volně klouzat, při natažení je cítit přeskočení, v nejhorším případě prst nelze natáhnout vůbec. Při operaci se provádí protnutí zúženého šlachového poutka.
V pooperační péči u všech operací na končetinách podáváme analgetika a v indikovaných případech antibiotika. Končetina zůstává ve zvýšené poloze. Délka hospitalizace v nemocnici je 2 dny až 1 týden v závislosti na typu operace. Důležitá je i časná rehabilitace a dlahování.
Tumory měkkých tkání
Tumor neboli nádor je zmnožení určitých buněk těla, které samostatně rostou a nereagují na regulační mechanismy organismu. Nejdůležitější je dělení tumorů na zhoubné a nezhoubné. Právě tyto vlastnosti určují náš postup. Zhoubné nádory je třeba radikálně chirurgicky odstranit i s dostatečným lemem zdravé tkáně okolo.
Naštěstí se u dětských pacientů se zhoubnými nádory měkkých tkání příliš často nesetkáváme. Mnohem větší skupinou jsou nádory nezhoubné, tedy benigní. Tyto pacienta na životě neohrožují, mohou mu ale vadit např. mechanicky, nebo esteticky. Jedná se například o hemangiom, útvar tvořený krevními cévami nebo dermoidní cysty.
Je-li nutno útvar odstranit, snažíme se o co možná nejšetrnější způsob ke zdravým tkáním a co možná nejnenápadnější výslednou jizvu. Používáme jemný šicí materiál a volíme často tzv. intradermální steh, kdy netraumatizujeme kůži uzlením, ale šicí vlákno schováváme v kůži. Bohužel to nikdy nejde bez jizvy, ale je snaha, aby památkou na náš zákrok byla pouze drobná úzká čárka.
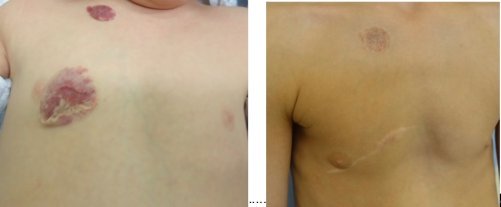
Hemangiomy
Hemangiomy se většinou objeví kolem 1-2 týdne po narození s typickým klinickým průběhem; na kůži se vytvoří červený bod s rychlým růstem zvláště v prvním roce života. Následuje období mezi 2-4 rokem dítěte, kdy hemangiom roste společně s tělem, ale nedochází již k jeho překotnému růstu jako v prvním roce života. Mezi 5-12 rokem života dochází k postupnému zmenšování. Může dojít k úplnému vymizení, často však nacházíme kožní změny ve formě jizev, pigmentací a nadbytku tenčí pergamenovité kůže. Hemangiomy se častěji objevují u dívek než u chlapců v poměru 3:1-6:1.
U předčasně narozených dětí vážících méně než 1 kilogram se hemangiomy vyskytují nápadně často až ve 23 %. Při přítomnosti většího množství kožních hemangiomů, by mělo být dítě pečlivě vyšetřeno, aby se vyloučily formy postihující vnitřní orgány. Podle uložení a rozsahu hemangiomů se na léčbě podílí celá řada specialistů jako dětský lékař, kožní lékař, plastický chirurg, chirurg, psycholog a další. Obecně lze rozdělit léčbu na chirurgickou a konzervativní. Vzhledem k vysoké pravděpodobnosti spontánního zmenšení se k léčbě zpočátku přistupuje konzervativně, místní péčí, případně užíváním speciálních léků, které mohou někdy růst hemangiomu zastavit a napomoci jeho zmenšení.
Chirurgickou léčbu indikujeme při komplikacích, jakými jsou krvácení, zánětlivá nehojící se defekty, rychle se zvětšující hemangiomy nereagující na jinou léčbu. Klinika plastické chirurgie FNKV se specializuje na chirurgickou léčbu kožních forem hemangiomu.
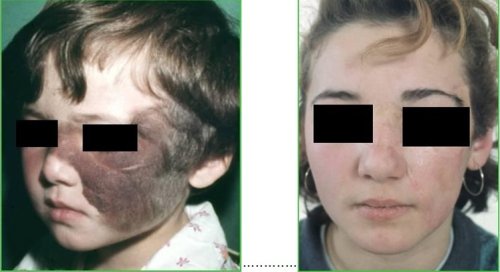
Z našich zkušeností a zpětné vazby od pacientů a jeho rodičů, chirurgické odstranění viditelných lézí, zejména v oblasti nosu, rtů, čela, víček, krku a dekoltu pozitivně ovlivňuje psychiku dítěte a umožňuje mu normální zařazení do společnosti, zejména při zahájení školní docházky. Obecně platí, plánuje-li se chirurgický zásah je vhodné jej provést v předškolním věku, aby dítě zapomnělo negativní zážitky. V pozdějším věku se chirurgickou léčbou odstraňují zbytkové viditelné kožní změny.
Hemangiom po narození Hemangiom ve věku 4 měsíců
Hemangiom před chirurgickou léčbou Hemangiom po chirurgické léčbě / excizi/
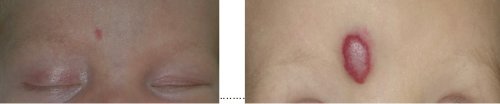
Dermoidní cysty
Dermoidní cysty vznikají často již v prvním roce života. Obsahují části keratinu, vlasových folikulů nebo hladkých svalů. Vyskytují se všude na těle, nejčastěji však na obličeji a hlavě. Typickou lokalizací je hřbet nosu a horní hrana očnice v místě obočí. Operace - exstirpace /vyjmutí/ se u malých pacientů provádí v celkové anestezii. Pro zdárný pooperační průběh je nutné cystu vyndat kompletně i s obalem.
Pigmentové névy
Lidově znaménka, jsou útvary vyskytující se na kůži, nebo sliznici a jsou tvořeny pigmentovými buňkami. Mohou mít různé barvy, od černé přes hnědou, až do světle béžové. Pokud svou velikostí tyto útvary překračují 0,5-1 cm v nejdelším rozměru, měl by je vyšetřit a zhodnotit dermatolog, tedy kožní lékař. Objeví-li při svém vyšetření známky tzv. dysplázie, tj. že se pigmentové buňky chovají nepředvídatelně a mohl by ze znaménka jednou vyrůst zhoubný nádor - melanom, doporučí jeho odstranění. Toto provádíme v závislosti na velikosti znaménka a stáří dítěte.
U velkých dětí s malými znaménky volíme operace v místním znecitlivění v ambulantním režimu, u menších dětí je často nutná celková anestezie. Pokud odstraňujeme znaménko příliš velké, na to, abychom okolní kůži mohli sešít, volíme nejčastěji několika etapový postup - tzv. částečné vytnutí. Odstraňujeme vždy část znaménka, obvykle uprostřed, šíři odstraněné části volíme tak, abychom ránu dobře uzavřeli, tuto necháme zahojit jizvou, za 6-12 měsíců, kdy už kůže ani jizva nejsou pod tahem, odstraňujeme další a další části, tolikrát, kolikrát je zapotřebí. Není třeba se bát, že tím, že se do znaménka „řízne" se zvyšuje riziko vzniku zhoubného nádoru, naštěstí tomu tak není.
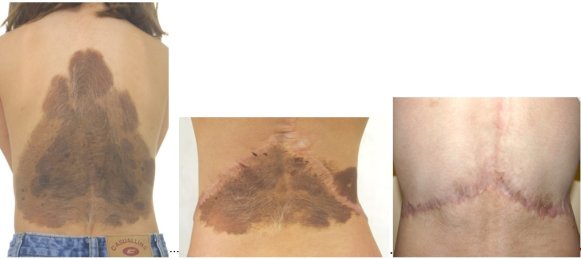
Pigmentový névus řešený parciálními excizemi
Dalšími možnostmi při odstraňování obrovských znamének je použití například tzv. expandéru. Což je zjednodušeně vak, který se při první operaci zašije pod kůži, kde se po několik týdnů postupně plní tekutinou a roztahuje zdravou kůži. Umisťujeme ho do oblasti zdravé kůže, ale blízko znaménka. Při další operaci se expandér odstraní a nadbytek kůže, kterou jsme vytvořili, se použije na uzavření rány po odstranění znaménka. Je důležité si uvědomit, že ne všechna místa na těle jsou vhodná pro umístění expandéru, nevhodnou oblastí jsou např. končetiny.
Nejméně kosmeticky příznivou alternativou je použitítzv. kožního štěpu. Po odstranění znaménka se odebere kůže v plné tloušťce nejčastěji z nejbližšího možného místa. V případě menších pigmentových névů ze zadní strany boltce nebo z oblasti nad klíční kostí. V případě větších pigmentových névů a větších defektů se pak odběr kůže provádí z oblasti levého třísla. Odběrové místo se po sutuře hojí jizvou. Často dochází k barevným změnám kožního štěpu, a tak je operovaná oblast více nápadná.
Rozsáhlý pigmentový névus obličeje - před a po rekonstrukci dermoepidermálním štěpem
Pokousání psem
Poranění psem je na našem pracovišti ošetřováno poměrně často a častěji jsou poraněny děti než dospělí. Obvykle se jedná o známého psa. Rozsah poranění se liší, od drobných ran až po rozsáhlá poranění se ztrátou měkkých tkáni. Drobná poranění dokážeme ošetřit v ambulantním režimu, za použití místního znecitlivění, rozsáhlejší úrazy vyžadují hospitalizaci, výkon v celkové anestesii a také antibiotickou léčbu.
Pokud při poranění psem, nebo jiným zvířetem, dojde k oddělení části těla pacienta, je nezbytné tyto tkáně s sebou přinést k ošetření, zvyšuje se tím šance na co možná nejpříznivější výsledek operace. Podstatné je také vědět, kdy bylo dítě očkováno proti tetanu. Dále je třeba, aby byla vyloučena nákaza psa vzteklinou. Zákon nám ukládá evidovat potvrzení o veterinárním vyšetření psa, která má být provedeno do 24 hod od úrazu podle § 4 odst. 1 písm g) zákona č. 166/1999, tzv. Veterinární zákon, viz níže.
S účinností od 1.1. 2020 musí být každý pes očipován a oočkován proti vzteklině. Očkování proti vzteklině bude po 1.1. 2020 platné pouze, bude-li pes očipován (podle §4 odst. 1 písm. f) a odst. 3).
Citace § 4, odst. 1, písm. g) veterinárního zákona č. 166/1999 Sb.: Chovatel je povinnen zajistit, aby bylo neprodleně a v rozsahu nezbytně nutném pro vyloučení podezření z onemocnění vzteklinou veterinárně vyšetřeno zvíře, které poranilo člověka nebo s ním přišlo do přímého kontaktu způsobem nebo za okolností, které mohou vyvolávat podezření z onemocnění touto nákazou.
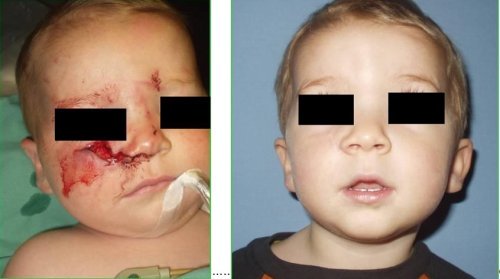
Pokud po poranění psem zůstala nevzhledná jizva (může se stát, jelikož okraje rány jsou zhmožděny), lze uvažovat o korekci jizvy, nejdříve však 1 rok od úrazu. Nevzhledná jizva se vytne a okraje rány se znovu sešijí. Výsledkem nikdy není kůže bez jizvy, ale jizva po opravě může být pouze tenkou nenápadnou čárkou.
Pokousání psem
Replantační chirurgie u dětí
Historie replantační chirurgie není příliš dávná, sahá do posledních desetiletí minulého století. Na Klinice plastické chirurgie Vinohradské nemocnice bylo založeno replantační centrum a nepřtetržitý replantační servis v roce 1984. Replantační servis znamená připravenost pracoviště provést tento super-specializovaný operační výkon 24 hodin denně a 365 dnů v roce.
Replantaci můžeme definovat jako znovuobnovení kontinuity " zpětné našití" traumatem oddělených částí lidského těla. Principem je ošetření důležitých tkáňových struktur jak například kostí, šlach nervů a cév. Pro ošetření nervově-cévních svazků se používá mikrochirurgická technika.
Replantační možnosti nejsou ale neomezené. Velmi záleží na mechanizmu úrazu, který oddělení způsobil. v některých případech není replantace možná. Indikace, resp. zvážení možnosti replantačního postupu je tedy velmi individuální. Replantace ustupuje do pozadí u sdružených úrazů ohrožujících život, u kterých život zachraňující operace mají samozřejmě přednost. Většina amputačních zranění se stává na horní končetině. U dolních končetin bývají amputační zranění velmi vážná a vzhledem k tomu, že výsledky po replantaci nejsou dobré, je indikace replantace v oblasti dolní končetiny vyjímečná.
U dospělých dělíme indikace replantací na vhodné pro replantaci a méně vhodné pro replantaci - tzv. indikace absolutní a relativní. Významný rozdíl v tomto přístupu přináší dětský věk (ošetřené tkáně, zvláště nervy se hojí podstatně rychleji, dítě dokáže obdivuhodně používat i méně funkční replantát "zpětně našitou část", přínosem je u dítěte i obnovená symetrie u větších amputací). Z tohoto hlediska má dítě určité výsadní postavení. Z těchto důvodů považujeme u dětského pacienta většinu amputačních stavů za vhodné pro zvážení, zda replantace z technického hlediska je možná. Samozřejmostí je přitom uvažovat o rizicích operace a nesnažit se provést replantaci za každou cenu.
Co se týče postupu po amputačním poranění, je důležité dopravit dítě na nejbližší chirurgické nemocniční pracoviště nebo na pracoviště dětské chirurgie. Tam je odborně ošetřeno, zajištěno a podle stavu amputace a celkového stavu dětského pacienta chirurgické pracoviště osloví replantační centrum.
Z uvedeného vyplývá, že ne vše úrazem oddělené je indikované "určené" pro replantaci. Nicméně v dětském věku je naší snahou provést maximum a když je to trochu možné replantaci provést, samozřejmě tak, aby nebyl reálně ohrožený život dítěte. I když operační technika velmi pokročila, nelze očekávat že po replantaci bude stav stejný jako před replantací. Avšak funkční výsledky u dětských pacientů bývají velmi dobré a zajistí dítěti další dobrý téměř plnohodnotný vývoj.
Za zásadně důležitou je možno považovat prevenci těchto úrazů a snažit se, aby k nim nedošlo. Zkušenosti našeho pracoviště za desetiletí jsou velmi obsáhlé. Nejčastěji vznikají úrazy u dětí, které jsou přítomny u různých činností dospělých někdy i starších dětí, kteří pracují se sekerami, noži, okružními pilami, travními sekačkami nebo různými jinými stroji. Je neobyčejně důležité bránit těmto situacím a vyloučit možné poranění dítěte.
Pokud se již takový úraz stane, je naší zásadní snahou vrátit zpět dítě do hodnotného života s využitím všech zkušeností, znalostí a umu týmu naší kliniky.
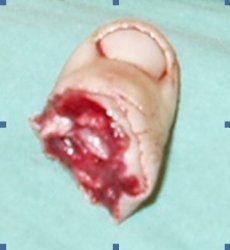
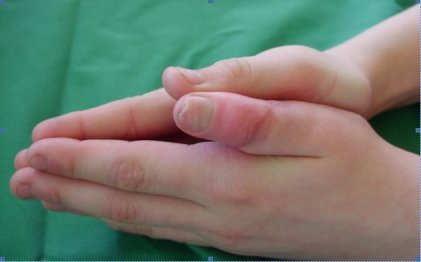
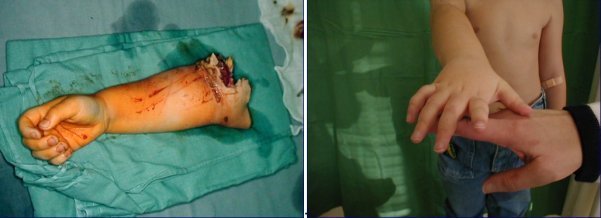
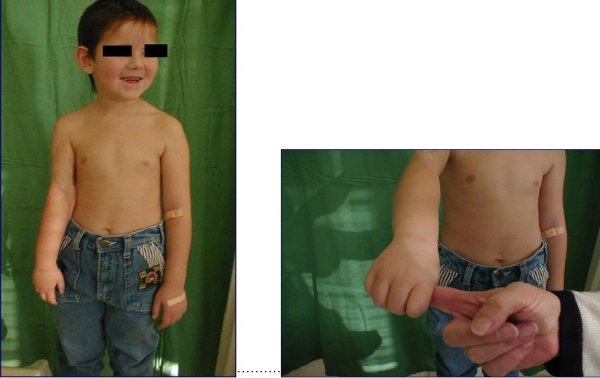
Replantace palce u 10ti letého chlapce
Replantace paže
Článek připravila Redakce portálu Šance Dětem za významného přispění Kolektivu autorů Kliniky plastické chirurgie FNKV, Praha.
Zaujal Vás článek a chcete každý měsíc dostávat informace o nových příspěvcích? Přihlaste se k odběru newsletteru!
Odebírat newsletter Sledovat na Facebooku
Související literatura a další zdroje informací jsou k dispozici v naší Odborné knihovně.
Kde hledat pomoc:
Pomohly vám informace v tomto článku?









![Maminka si hraje s dcerou [fotografka Andrea Piacquadio] Maminka si hraje s dcerou [fotografka Andrea Piacquadio]](/sites/default/files/styles/article/public/2021-01/xN548,P20-,P20Cas.png,qitok=M44ppIza.pagespeed.ic.PAJJpFC7aD.jpg)








